Вакуум живота отзывы фото до и после: Ультразвуковая липосакция живота: низкая цена
Что такое кавитация? Процедура ультразвуковой кавитации для похудения
Кавитация ультразвуком рекомендована всем, кто работает над фигурой и хочет устранить «стратегический запас сала на зиму», но, если у вас есть хронические болезни, обязательно проконсультируйтесь с врачом. Например, при выведении расщепленных жировых клеток увеличивается нагрузка на печень, поэтому при заболеваниях этого органа процедуры ультразвуковой кавитации под запретом.
Вот противопоказания, при которых от вакуумной и «обычной» ультразвуковой кавитации надо отказаться:
- сахарный диабет;
- сосудистые «звездочки» на ногах, варикоз, тромбофлебит;
- хронические заболевания печени и почек;
- воспалительные заболевания кожи;
- хронические инфекционные заболевания;
- наличие кардиостимулятора или металлических имплантатов в теле;
- онкологические заболевания;
- ожирение 2-й и 3-й степени.

Кавитация помогает вернуть тело в форму после беременности и родов, однако непосредственно во время вынашивания ребенка и кормления грудью ее делать нельзя.
Сеанс кавитации стоит перенести, если вы плохо себя чувствуете, простудились, поднялась температура.
Ну а тем, кому можно, — на каких частях тела применяется ультразвуковая кавитация?
На всех проблемных областях, включая те, которые упорно не худеют, даже если вы строго соблюдаете диету и регулярно потеете в зале, — это так называемые жировые ловушки:
- очень популярна ультразвуковая кавитация живота, но следует помнить, что нельзя прорабатывать его нижнюю часть, где расположены репродуктивные органы;
- кавитация боков и нижней части спины убирает несимпатичные складочки и делает талию уже;
- кавитация бедер устраняет жировые отложения на внешней стороне бедра, которые в народе носят милое название «жопьи ушки», делает ноги стройнее и разглаживает «апельсиновую корку»;
- процедура приводит в порядок еще одну непростую зону — руки, подтягивая дряблую кожу с жирком на внутренней поверхности плеч, что позволяет красиво носить маечки на бретельках;
- проработка ягодиц делает их более упругими;
- применяют УЗ-кавитацию и для лица, чтобы смоделировать четкий овал и скорректировать второй подбородок.

Главный плюс этого способа коррекции фигуры — то, на что не способны диеты: локальное устранение жира. Да-да, убрать только вот эту мерзкую складку, а грудь чтобы осталась прежних объемов!
Еще одно преимущество — абсолютный комфорт на процедуре кавитации и после нее. Вам не будет больно — вероятно, будут легкие покалывания. Не останется синяков или отеков, не нужно будет восстанавливаться.
Безоперационная липосакция считается безопасным методом, но все же возможны побочные эффекты. На коже могут появиться жировики — таким образом жировая ткань, не желая покидать ваше тело, меняет свою локацию. При непрофессиональном выполнении процедуры легко навредить сосудам — на ногах появляются сеточки, которые в дальнейшем могут привести к варикозному расширению вен. Самое опасное из нежелательных последствий — воспаление внутренних органов, которое может возникнуть из-за того, что продукты разрушения жировых клеток разносятся кровеносной системой по всему организму.
Чтобы избежать всех этих ужасов, необходимо полностью убедиться в отсутствии у себя противопоказаний, ответственно отнестись к выбору клиники и врача-косметолога, которому доверите свое тело, и выполнять все его рекомендации — о них ниже.
Липосакция, цены, отзывы, фото до и после.
Прогрессивные методы удаления жира позволяют моделировать фигуру на свое усмотрение. Одна из самых популярных операций по коррекции форм тела – липосакция. Эти методики позволяет избавиться от обвисшего живота, уменьшить объемы ягодиц, бедер, рук, убрать лишнее с лица и шеи. Удаление жира возможно несколькими способами, но результат всегда гарантирован – исчезают локальные жировые отложения.
После удаления лишнего жира общая масса тела пациента меняется незначительно, ведь операция нужна вовсе не для борьбы с ожирением, а для коррекции форм. Было бы большой ошибкой считать, что липосакция решит проблемы, вызванные перееданием или малоподвижным образом жизни. Обычно к операции прибегают люди с небольшим излишком массы тела, у которых есть жировые отложения, изменяющие контуры фигуры.
Было бы большой ошибкой считать, что липосакция решит проблемы, вызванные перееданием или малоподвижным образом жизни. Обычно к операции прибегают люди с небольшим излишком массы тела, у которых есть жировые отложения, изменяющие контуры фигуры.
Преимущества липосакции
- происходит контролируемое уменьшение объемов проблемных зон;
- в течение одной операции можно удалить жир в нескольких местах;
- липосакция не мешает прибегать к другим методам хирургической коррекции, абдоминопластике живота;
- количество жировых клеток не увеличивается после операции, хотя при неправильном питании может расти их объем.
Особенности операции
Суть операции заключается в удалении жира с помощью специальной трубки (канюли), которую вводят под кожу, в толщу жирового слоя пациента.
Методы операционной липосакции
Стандартная. Это классический вакуумный метод. Он подходит людям, которые обдумывают, как убрать жир с живота или бедер, если не получилось смоделировать желаемую фигуру с помощью диет, массажей и упражнений. Операция проводится под общим наркозом. После нее нужно 2 месяца носить компрессионное белье, а вернуться к активной жизни можно уже через 2-3 недели.
Шприцевая. Жир откачивают с помощью шприцов. Липосакция лица и шеи часто проводится именно этим методом, т.к. он позволяет очень точно воздействовать на проблемные зоны. С помощью шприцевой липосакции можно легко и навсегда избавиться от второго подбородка. Такая операция подходит тем, кому нужно убрать небольшое (до 0.5 л) количество жира. После нее почти нет отеков.
Такая операция подходит тем, кому нужно убрать небольшое (до 0.5 л) количество жира. После нее почти нет отеков.
Тумесцентная. Для этой операции применяются тонкие канюли и аспираторы. Жир разрушается с помощью раствора Кляйна. Он сокращает сосуды и нервные окончания, превращает жировую ткань в эмульсию, которую потом можно откачать вакуумным методом. Преимущество тумесцентного метода – маленькие послеоперационные швы. Это позволяет использовать его для липосакции шеи.
Подготовка к операции
Обязательно нужно пройти медицинское обследование, сдать анализы. За полторы недели до операции следует отказаться от употребления препаратов, которые могут повлиять на свертываемость крови. Перед операцией необходимо приехать в стационар, перестать принимать пищу, очистить кишечник.
Время операции зависит от выбранной методики, объемов части тела, с которой удаляется жир. Она может длиться от 30 минут до 3 часов. Например, липосакция подбородка занимает гораздо меньше времени, чем живота или бедер. Тип анестезии подбирается индивидуально. Более точную информацию о длительности операции и подходящем виде наркоза может предоставить только врач после обследования.
Например, липосакция подбородка занимает гораздо меньше времени, чем живота или бедер. Тип анестезии подбирается индивидуально. Более точную информацию о длительности операции и подходящем виде наркоза может предоставить только врач после обследования.
Этапы типовой операции
В слой подкожного жира вводят сосудосуживающий препарат. Врач делает проколы на коже, через которые вводит канюлю. Жировой слой разрушается при движениях канюли взад-вперед. Хирург повторяет их на разной глубине. Разрушенные жировые клетки отсасываются вакуумным насосом. Когда нужное количество жира удалено, хирург зашивает проколы. Если объем удаленного жира превышает 2 литра, пациенту вводят жидкость внутривенно.
Показания к процедуре
- липосакция показана людям с нормальным или близким к нормальному весом, эластичной кожей;
- липосакция живота необходима, если не удалось скорректировать фигуру другими способами;
- липосакция бедер позволяет убрать т.

- липосакция лица, подбородка, шеи необходима, если на этих частях тела есть лишняя жировая ткань;
- липосакция спины, рук, коленей нужна, чтобы точечно избавиться от неэстетичных выпуклостей на теле.
Противопоказания
- обострение любых хронических болезней;
- заболевания печени и крови;
- инфекции;
- сахарный диабет;
- недостаточная эластичность кожи.
Реабилитация после липосакции
Современные методы анестезии позволяют минимизировать риски для пациента. После наркоза он легко и быстро просыпается, чаще всего в операционной. Его перевозят в палату, где придется пробыть 1-2 дня, пока врачи не убедятся, что все прошло успешно. В первые часы возможна боль в зоне, из которой откачивался жир. В случае сильного дискомфорта назначают обезболивающие. В течение первых суток дренажи не убирают. Швы снимают через 12-14 дней. До этого времени нужно через день делать перевязки.
В первые часы возможна боль в зоне, из которой откачивался жир. В случае сильного дискомфорта назначают обезболивающие. В течение первых суток дренажи не убирают. Швы снимают через 12-14 дней. До этого времени нужно через день делать перевязки.
Чтобы добиться наилучшего корректирующего эффекта, следует носить компрессионное белье. Специальные штаны помогут улучшить форму после липосакции коленей, шорты и грации скорректируют живот и бедра. При липосакции рук или подбородка используют эластичные бандажи. В первые три недели компрессионное белье носят постоянно, а позже – в зависимости от наличия отеков. Уточнить сроки и режим ношения белья может только врач при осмотрах. Он также порекомендует рацион питания и сообщит, когда можно будет загорать, заниматься спортом.
RF лифтинг тела с вакуумным массажем по доступной цене в Долгопрудном
Вакуумный массаж с RF-лифтингом для тела — безболезненная и безопасная процедура, применяемая для омоложения кожи тела, улучшения контуров фигуры, лечения целлюлита.
Эффективность аппарата Magic Polar обусловлена синергией 3 физических факторов:
1. Переменный электрический ток в радиочастотном диапазоне(би-/мультиполярный).
Под воздействием высокочастотного тока в подкожно-жировой клетчатке усиливается метаболизм и ускоряются процессы липолиза, сокращаются объемы жировой ткани, придавая стройность силуэту. Скорость биохимических реакций, а так же липолиза (расщепления жиров), ускоряется при увеличении температуры. При каждом повышении температуры на 10°C в подкожно-жировой клетчатке липолитический процесс усиливается в 2 раза, при этом не повреждаются структуры мембран клеток, за счет контролируемого прогрева до нужной температуры.
2. Вакуум.
Вакуум в насадке для RF-лифтинга тела разбивает фиброзные перегородки, вызволяя жировые клетки из «ловушек», оказывает лимфодренажный и микроциркуляторный эффекты, повышает оксигенацию и питание тканей, усиливает эластичность и упругость кожи, уменьшает проявления целлюлита.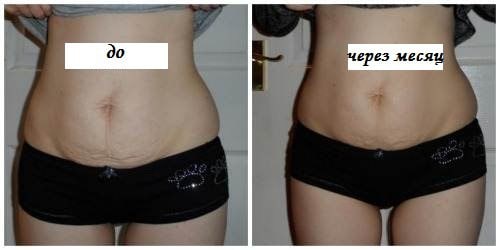
3. Фотохромотерапия красным и синим светом.
Красный свет в насадке для RF-лифтинга тела приводит к усилению метаболизма и активации ферментов – липаз в жировых клетках, повышает проницаемость мембран для продуктов распада жира, что увеличивает эффективность липолиза и лимфодренажа.
Вакуумный массаж с RF-лифтингом цена
| Услуга | Время | Цена | Цена процедуры при покупке абонемента на 5 процедур |
|---|---|---|---|
| Живот | 20 мин | 3000р | 2000р / 1400p* |
| Живот | 40 мин | 4500р | 3500р / 2450p* |
| Руки | 30 мин | 4000р | 3000р / 2100p* |
| Область над коленями | 20 мин | 3000р | 2000р / 1400p* |
| Ягодицы | 30 мин | 4000р | 3000р / 2100p* |
| Бёдра | 40 мин | 4500р | 3500р / 2450p* |
| Бёдра | 60 мин | 5500р | 4000р / 2800p* |
*Скидка 30% на вакуумный массаж с RF-лифтингом по телу при покупке абонемента на пять процедур!
Записывайтесь на прием
Показания к процедуре
- Целлюлит;
- Стрии тела;
- Локальные жировые отложения;
- Подтяжка кожи тела после похудения;
- Дряблость кожи, снижение тургора;
Противопоказания к процедур
- Беременность и лактация;
- Менструация;
- Острые инфекции и обострения хронических заболеваний, сопровождающиеся повышением температуры;
- Воспалительные заболевания кожи в местах воздействия;
- Варикозная болезнь 2-3 степени тяжести;
- Миомы матки;
- Онкология;
- Кардиостимулятор.

Процедуры вакуумного массажа с RF-лифтингом проводятся курсом 10-20 процедур 1 или 2 раза в неделю.
Материал подготовлен: врач дерматолог-косметолог Рябушева А.В.
Вакуумный массаж с RF-лифтингом видео
* Имеются противопоказания. Требуется консультация врача.
Поделиться:
С вами работают:
Вам также будет интересно:
Не знаете, какую процедуру выбрать?
Пройдите онлайн-тестирование и получите индивидуальный план косметологических процедур!
отзывы, фото до и после
Что интересного ждет Вас в статье?
Убрать жир с живота и боков мечтает каждая вторая женщина. Многие «атакуя» поисковые системы запросам «Как быстро убрать жир с живота и боков?» надеяться найти некую панацею. Лучшим средством, помогающим избавиться от жира на животе, будет совместное использование физических упражнений, правильного питания и всяческих косметических процедур.
Многие «атакуя» поисковые системы запросам «Как быстро убрать жир с живота и боков?» надеяться найти некую панацею. Лучшим средством, помогающим избавиться от жира на животе, будет совместное использование физических упражнений, правильного питания и всяческих косметических процедур.
Можно крутить обруч, прыгать на скакалке, качать пресс — все эти физические упражнения зарекомендовали себя эффективными средствами в процессе борьбы с лишними кг.
Для достижения максимального эффекта рекомендуется использовать массажи и обертывания. Баночный массаж живота по праву считается одной из наиболее эффективных процедур для похудения живота.
Банки для похудения — эффективная процедура для коррекции живота, ягодиц и бедер. Благодаря этой процедуре вы сможете устранить дряблость кожи и значительно уменьшить жировую прослойку. Баночный массаж основан на эффекте вакуума. Массаж воздействует на кожу и подкожные жировые отложения, ткани и мышцы, тем самым ускоряя кровообращение и метаболизм.
Баночный массаж вы сможете сделать в домашних условиях, не придется тратить деньги на дорогостоящих специалистов. Главное, вам не придется подстраиваться под чей-то график, ведь вы можете сделать баночный массаж в любое время самостоятельно.
Баночный массаж: показания и противопоказания
Показания к проведению баночного массажа:
- Дряблая кожа.
- Целлюлит и жировые отложения.
- Растяжки.
Баночный массаж подходит не для всех, он противопоказан в следующих случаях:
- Беременность.
- После родов прошло менее 2 месяцев.
- Грыжа живота.
- Хронические заболевания органов брюшной полости.
- Гинекологические заболевания.
- Менструация.
- Тяжелые хронические заболевания, такие как диабет, онкология и другие.
Если к вам относится хотя бы один из перечисленных пунктов, то баночный массаж категорически противопоказан или возможен только после консультации с врачом.
Рекомендуем: » Обзор препарата ПБК-20 — Лучшего средства для похудения в 2016-м году.»
Виды вакуумных банок для похудения
Виды банок для массажа
Есть силиконовые, резиновые, стеклянные и пластиковые банки для похудения. Материал, из которого изготовлена банка, влияет на то, как она будет использоваться, а точнее, как будет создаваться вакуум.
- Силиконовые банки — самые простые в использовании. Перед применением их не нужно нагревать в отличие от банок для похудения из других материалов. Вакуум силиконовой банки зависит от силы сжатия. Чтобы снять такую банку нужно всего лишь надавить на кожу под ободком.
- Резиновые банки. Они продаются в наборах. Диаметр банок вы можете выбрать самостоятельно, здесь вы найдете большой ассортимент. Перед применением их нужно опустить в теплую воду, которая придаст им большей эластичности. Как и у силиконовой банки, вакуум зависит от силы сжатия.
- Стеклянные банки — наиболее распространенный вид банок для похудения.
 Они обладают высокой прочностью, что позволяет лучше держать вакуум. Вакуум создается при помощи поднесения горящей ваты, которую предварительно окунают в спирт. В специальных магазинах, вы сможете приобрести комплект стеклянных банок, в составе которых есть специальные трубочки и насос, с помощью которых откачивают воздух.
Они обладают высокой прочностью, что позволяет лучше держать вакуум. Вакуум создается при помощи поднесения горящей ваты, которую предварительно окунают в спирт. В специальных магазинах, вы сможете приобрести комплект стеклянных банок, в составе которых есть специальные трубочки и насос, с помощью которых откачивают воздух. - Пластиковые банки. При помощи резиновой груши откачивают воздух. Бугорок внутри вакуума не должен быть больше 1, 5 сантиметра. Если не следовать указанию, то на следующий день на теле вы можете обнаружить синяки.
Как правильно делать баночный массаж в домашних условиях?
Итак, давайте рассмотрим, как правильно делать антицеллюлитный массаж банками в домашних условиях.
Для начала нужно смазать живот антицеллюлитным кремом. Если у вас дома такого не найдется, не стоит переживать. Можно использовать обычный крем для массажа. Кстати, его можно приготовить в домашних условиях. Для этого понадобится оливковое масло и эфирные масла.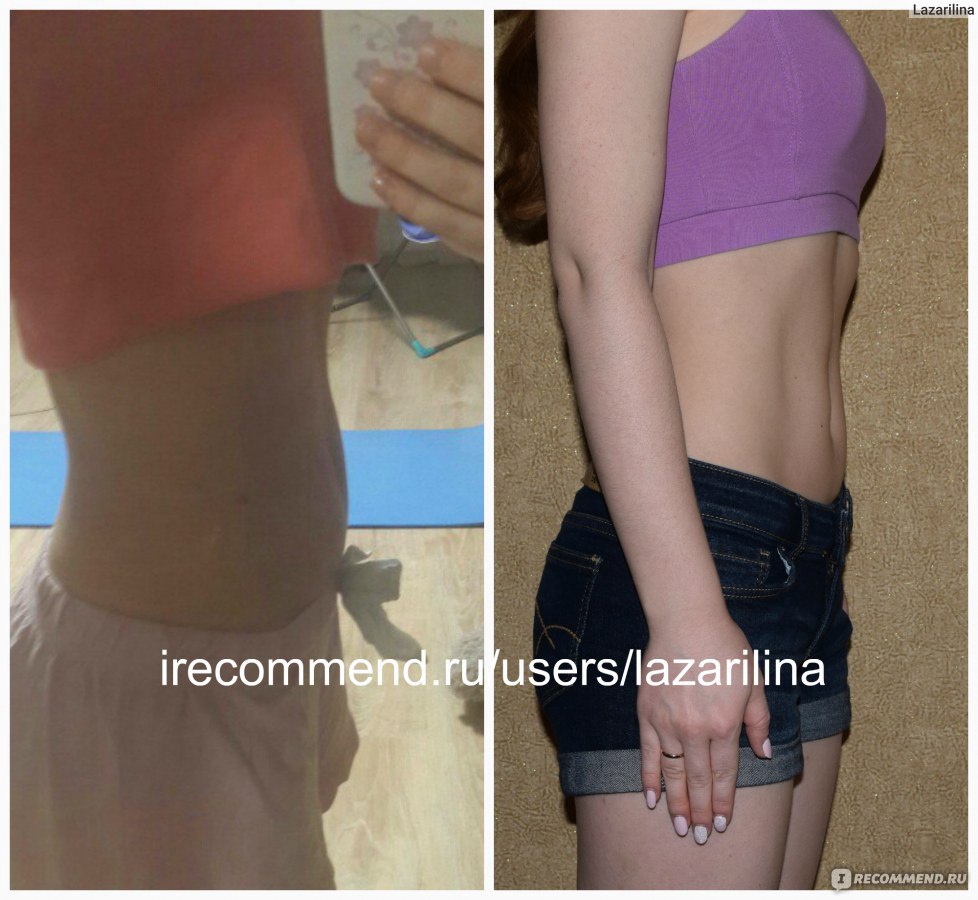 В крем можно добавить корицу, розмарин, лаванду, эфирные масла цитрусовых. Если процедура будет проводиться в душе, то можно использовать обычный гель для душа.
В крем можно добавить корицу, розмарин, лаванду, эфирные масла цитрусовых. Если процедура будет проводиться в душе, то можно использовать обычный гель для душа.
Инструкция по проведению антицеллюлитного баночного массажа для похудения в домашних условиях
- Берем несколько баночек и приступаем.
- Для начала разогрейте зону живота. Сделать это можно горячей струей душа.
- Нанесите на живот масло, разотрите равномерно. Ставим банки по двум сторонам от пупка. На середину живота банки ставить нельзя. Края банок необходимо смазать. Кожа живота должна втянуться не больше чем на 1, 5 сантиметра.
- Ложитесь на спину и начинаете понемногу водить банками по кругу. Такие движения нужно осуществлять на протяжении 6–10 минут.
- Перемещайте банки к бокам и обратно.
- После процедуры нанесите на кожу живота крем, который у вас имеется, и полежите под одеялом 15–20 минут.
Процедура неприятная, кожа может покраснеть в крайнем случае могут появиться синяки.
Если такое все-таки случилось, то не стоит сильно переживать. Все это лишь временное явление. Пройдет несколько дней и все синяки и покраснения сойдут, не оставив никакого следа.
Если вы делаете баночный массаж дома, то не забывайте соблюдать все правила. Чтобы добиться результата, такую процедуру нужно выполнять регулярно. Если вы сомневаетесь, то обратитесь к врачу или к тем девушкам, которые уже испробовали такую процедуру.
Массаж также не рекомендуется проводить, если:
- Вы чувствуете голод.
- После приема пищи прошло менее 2 часов.
Как часто проводить баночный массаж?
Специалисты советуют проводить процедуру на протяжении 1 месяца, только в таком случае вы сможете добиться результатов. Периодичность процедуры — 1 раз в день, можно через день. Если вы будете параллельно заниматься физическими упражнениями и использовать косметические процедуры, то результат будет, достигнут в более короткое время. Также можно посещать бани, сауны, применять обертывание.
Массаж банками от целлюлита в домашних условиях видео:
Массаж вакуумными банками в домашних условиях видео:
Баночный массаж от целлюлита и для похудения живота: отзывы, фото до и после
Многочисленные положительные отзывы о процедуре баночного массажа говорят о том, что такое средство для похудения действительно заслуживает внимания. Баночный массаж рекомендуют врачи, отмечая то, что он помогает справиться с застойными процессами во внутренних органах.
Массаж для живота ― лучшее средство для похудения, отзывы об этой процедуре говорят сами за себя.
Алена, 25 лет
У меня довольно неплохая фигура, но, к моему большому сожалению, у меня есть животик. Я решила попробовать баночный массаж. Прочла много хороших комментариев о массаже. Использовала стеклянные банки. Процесс прошел довольно-таки неплохо. Единственное, что мне не понравилось, так это синяки, которые остались у меня на животе. Выглядит это, мягко говоря, не очень. Но решила не останавливаться и попробовать продержаться месяц. И у меня получилось. Живот спал. Я была очень рада и парень тоже. После начала качать пресс. И уже спустя 2 месяца результат был отличный. Живот стал подтянутым и красивым.
Я решила попробовать баночный массаж. Прочла много хороших комментариев о массаже. Использовала стеклянные банки. Процесс прошел довольно-таки неплохо. Единственное, что мне не понравилось, так это синяки, которые остались у меня на животе. Выглядит это, мягко говоря, не очень. Но решила не останавливаться и попробовать продержаться месяц. И у меня получилось. Живот спал. Я была очень рада и парень тоже. После начала качать пресс. И уже спустя 2 месяца результат был отличный. Живот стал подтянутым и красивым.
Катерина, 32 года
После родов живот очень сильно обвис и стал дряблым. Вроде через 5 месяцев вес стал как дородовой, мои 60 кг, но вот пузцо. Жуть, перед мужем стесняться стала, комплексовать. Решила пора действовать! Стала проводить баночный массаж курсами по 10 процедур в месяц, чередовала с медовыми обертываниями и, конечно же, ограничивалась в еде (исключила мучное и всякие вредности, вроде майонеза) и спорт. После первого курса баночного массажа, результат, так сказать, «на живот».
Виктория, 40 лет
Я очень тяжело переношу боль, поэтому для меня эта процедура была невыносимой каторгой. После ее проведения кожа покраснела, а на следующий день появились синяки. Решила попробовать на следующий день поставить банки. Это был последний день, когда я делала баночный массаж. На второй день было очень больно. Просто не передать словами. Поэтому, если вы сложно переносите боль, то такая процедура не для вас. Ищите какую-то альтернативу.
Лера, 20 лет
Я девочка большая. В свои 20 лет я вешу 80 килограмм при росте 165 см. Решила похудеть, так как стала чувствовать себя не комфортно среди сверстников. Прочла о баночном массаже. Проводила процедуру на протяжении 2 недель. Перед ее началом сделала фото, как я выглядела до. После 2 недель, сфотографировала свой результат. И он действительно был. Живот немного втянулся, немного исчезли бока. Забыла добавить, в течение этих 2 недель я занималась физкультурой: бегала, прыгала на скакалке, крутила хулахуп. В общем, попотела. Зато не зря. Результатом я довольна, рекомендую. Девочки, не ленитесь, все в наших руках.
Татьяна,29 лет
В прошлом году резко сбросила 20 кг за 3 месяца. Боялась, что живот станет дряблым и обвиснет, подруга посоветовала баночный массаж. Я проводила процедуру месяц через день, вышло 15 раз. Мне очень понравилось! Кожа упругая и гладкая. Сейчас для поддержания эффекта провожу месячный курс раз в 3–4 месяца.
Карина, 37 лет
Вчера закончила курс баночного массажа. Делала дома. Просто пошла в аптеку и купила там силиконовые банки. Массаж проводила каждый день в течение двух недель. У меня животик конечно имеется, а вот целлюлит моя реальная проблема, но после баночного массажа его стало реально меньше, да и кожа стала более упругой, подтянулась. Конечно, первые 2–3 процедуры было больно, синяки, думала, брошу на фиг, но удержалась. После массажа наносила на кожу крем с эффектом сауны. Результатами я довольна!
Прессотерапия в Москве: цены, отзывы, фото
Аппарат для прессотерапии
Ещё одна эффективная новая методика, которая чаще всего используется для устранения целлюлита. Но это не единственное назначение процедуры, ее широко используют для стимуляции кровотока, детоксикации и варикозной болезнью – со всем этим справляется прессотерапия. Так же аппарат для прессотерапии усиливает эффект электромиостимуляции и ультразвуковой терапии, восстанавливает водный баланс, активирует обменные процессы в клетках кожи.
С помощью прессотерапии можно добиться резкого повышения эластичности кожи, уменьшить объемы тела и избавиться от отеков ног. Всем, кто испытывает тяжесть в ногах или в конце рабочего дня сильное мышечное напряжение, показана прессотерапия. Она также просто необходима страдающим от хронической варикозной недостаточности и страдающим от посттравматических отеков.
Прессотерапия в Москве проходит в нашем центре эстетической медицины «Абсолют Мед». У нас работают квалифицированные специалисты которые индивидуально для вас подберут курс лечения.
Прессотерапия и лимфодренаж
Интересный факт: Аппарат для прессотерапии изобрел учёный Ван Дер Молен из Голландии. Он считал, что прерывистое сдавливание конечностей будет способствовать избавлению организма от лишней лимфатической жидкости. Это особенно важно для тех пациентов, которые страдают венозными отёками, целлюлитом, а также ожирением. Аппарат имеет специальные режимы, позволяющие настроить его индивидуально для каждого пациента, в зависимости от показаний и целей его лечения.
Проведенные опыты доказали высокую эффективность нового изобретения. Интерес к нему проявили медики разных стран. В настоящее время техника для проведения прессотерапии распространяется по всему миру очень быстрыми темпами.
Аппарат для прессотерапии и лимфодренажа за один сеанс заменяет 20-30 сеансов ручного массажа. Благодаря этому обеспечивается активное выведение из организма застойных жидкостей, токсинов и продуктов разложения жиров. Именно поэтому оборудование для лимфодренажа широко применяется для лечения целлюлита и повышения эластичности кожи. Также практикуются специальные программы профилактики и лечения варикозного расширения вен, реабилитации после различных травм и липосакции.
Лимфодренаж — процедура по выведению избыточной жидкости из организма пациента.
Лимфодренаж выражается в коротком интенсивном воздействии, на мускульную и жировую ткани, приводящем к последовательному запуску мышц и их активному сокращению, обеспечивающему движение лимфы к лимфоузлам.
Лимфодренаж — это воздействие на лимфатическую систему сжатым воздухом, подаваемым через корсеты. Идея в том, чтобы активизировать рецепторы клетки, ответственные за расщепление жира, а заодно очистить и подпитать кожный покров тела. Это метод аппаратной физиотерапии представляет собой способ механического воздействия на подлежащие ткани, в результате которого происходит вытеснение излишков внеклеточной жидкости — лимфодренаж.
Важно: Аппарат для прессотерапии и лимфодренажа – эффективный способ нормализации кровообращения и коррекции фигуры
Как проходит сеанс прессотерапии?
Прежде всего, потребуется консультация врача, который выяснит состояние здоровья и оценит показания и противопоказания вашего тела к прессотерапии.
В этой методике лечения точкой приложения является лимфатическая система организма, на которую происходит воздействие сжатым воздухом, который подается через специальные манжеты. Давление при этом обязательно дозируется компьютером.
Для проведения прессотерапии пациент ложится на кушетку. В зависимости от того, на какую область будет проводиться воздействие, на пациента одеваются: для рук – длинные перчатки, для бедер и живота – широкий пояс, для ног – длинные сапоги.
Эластичные манжеты перчаток, пояса и сапог подключаются воздухопроводами к прибору. Они и оказывают на дерму, мышцы тела, глубокие лимфатические и венозные сосуды механическое воздействие чередованием давления воздуха – то пониженным, то повышенным. Во время прессотерапии период чередования компрессии и вакуума составляет от 30 секунд до 2-х минут. К расширению сосудов и увеличению притока крови к мышцам и подкожной клетчатке приводит снижение давления в манжетах.
Известно, что лимфатическая система является очистителем организма, а не только защищает его и питает. Нормализация циркуляции лимфы и межклеточной жидкости в результате прессотерапии, восстанавливает водный баланс, выводя из организма вредные вещества и излишки жидкости.
Происходит и активизация обменных процессов в клетках дермы и жировых клетках, улучшение венозного кровообращения.
Длительность одного сеанса – до 45 минут. Уже после первого сеанса можно с радостью обнаружить, что одежда стала велика на один размер. Один курс состоит из 10-15 сеансов. Перерыв между ними составляет 2-3 дня. Если вдруг возникает необходимость, то курс можно повторить через полгода.
Процедура переносится приятно и комфортно. Ощущения после проведения сеанса – длительное время тепло во всем теле, прилив сил, релаксирующий эффект. В косметологических целях применение прессотерапии устраняет дряблость кожи, делая её гладкой и упругой, избавляет от отеков различного происхождения и значительно уменьшает объемы всего тела.
В медицине также применяется для профилактики варикозного расширения вен, тонизируя стенки сосудов и снимая тяжесть в ногах, в комплексном лечении стойкого мышечного напряжения, оказывает общий сосудорасширяющий и спазмолитический эффект.
Послеоперационные и посттравматические отёки легко поддаются прессотерапии. Также разработаны особенные программы эффективного применения данной методики для реабилитации после липоксации.
Прессотерапия отзывы
| Тамара |
| Я сегодня была в первый раз. мне понравилось, а потом так легко стало, предварительно помазала бедра антицеллюлитным маслом, может вы не поверите, но заметно целлюлита стало меньше на бедрах. Вообщем мне понравилось, а насчет худеть это не вариант, худеть можно только при активных занятиях спортом и не нужно заморачиваться. Зато я отдохнула и получила удовольствие. |
| Лера |
| Мне помогло после родов. Тонус кожи улучшился, ушла лишняя жидкость. А больше всего мне понравилось то, что безболезненно . Лежишь себе журнальчик читаешь. |
| Ирина |
| Я сходила один раз…..очень понравилось. Муж мне делает массаж ног, но ему не удается так разогреть все глубинные слои, как этому аппарату. я прям чувствую, как разгоняется и пульсирует кровь. а ведь в борьбе с целлюлитом это очень важно — убрать застои. Да даже ни при каком спорте у меня ТАК не разогревались ноги, как при прессотерапии. Процедурой довольна, к тому же мне есть с чем сравнить — ходила на вакуумные тренажеры — не сравняться по эффективности с прессотерапией |
Показания и преимущества прессотерапии
Любое лечение сопровождается рядом ограничений и показаний, рекомендованных для ее проведения. Так, предлагаем ознакомиться с показаниями и противопоказаниями к прессотерапии тела.
Профессиональная прессотерапия показана к проведению в следующих случаях:
- Отеки различной этиологии, снятие тяжести в ногах
- Лечение и профилактика целлюлита в любой стадии
- Снижение лишнего веса
- Улучшает кровоток и насыщает кислородом ткани
- Профилактика заболеваний, предотвращает отек внутренних тканей тела, тромбоза
- Уменьшает болевые ощущения в ногах
- Повышает тонус организма и придает фигуре спортивный, подтянутый вид.
- По цене прессотерапия не дороже многих других видов лечений, решающих аналогичные проблемы
Прессотерапия противопоказания
Внимание важно:
- недавно перенесённый тромбоз;
- тромбофлебит;
- переломы;
- сердечно-сосудистая недостаточность 2 и 3 стадии;
- острые воспаления дермы;
- нагноения;
- почечная недостаточность;
- отёки при болезнях печени;
- злокачественные опухоли;
- поражение крупных и мелких сосудов при сахарном диабете;
- период менструального цикла;
- беременность.
Прессотерапия Цены
| Наименование | Цена за 1 процедуру | Цена за курс процедур |
| Прессотерапия | 1 500.00 | |
| 5 раз (курс 2 месяца) | 1 250.00 | 6 250,00 |
| 10 раз (курс 2 месяца) | 1 200.00 | 12 000,00 |
Техника проведения прессотерапии ног и живота
Прессотерапия ног проводится следующим образом. Пациент непосредственно перед самой процедурой одевает на нижние конечности специальный костюм. Далее на живот и руки одевается продолжение этого костюма в виде специальных манжетов, а воздухопроводные трубы ведут непосредственно к самому аппарату, который регулирует всю программу лечения.
Прессотерапия живота или ног проводится в удобной кушетке или кресле, куда помещается пациент, для большего комфорта. Далее костюм наполняется воздухом, доходя до заранее заданной отметки, после чего происходит систематическое чередование разного давления и промежутков времени.
Таким образом, в этом прессокостюме благодаря воздушным потокам, происходит механического плана воздействие на венозные сосуды, кожу, мышцы и подкожно-жировую клетчатку. Таким образом происходит ускорение обмена веществ в клетках, а также к мышцам поступает максимально возможное количество крови из-за чего они находятся в тонусе.
Домашняя прессотерапия
Для этого необходимо использовать специальный домашний аппарат для прессотерапии в домашних условиях. Сегодня его могут приобрести и обычные люди. Желательно купить модель аппарата для прессотерапии для дома от известного бренда в нормальном, проверенном магазине, даже, если это интернет-магазин, чтобы была уверенность в качестве.
Что касается проведения прессотерапии в домашних условиях, то с ней можно справиться и самостоятельно, но лучше, чтобы кто-то был рядом, смог включить и отключить его. Нужно надеть специальный костюм, выбрать в настройках подходящий режим, либо задать самостоятельно подходящие параметры. Предварительная консультация врача тоже обязательна. Если во время сеанса возникнут неприятные, болевые ощущения, ее нужно сразу прекратить и проконсультироваться с врачом, почему так происходит.
Внимание важно: Всё же из за эффективности проведения процедуры в клинике, а так же во избежания разных негативных последствий проведения прессотерапии дома, мы настоятельно рекомендуем проводить сеанс под присмотром специалиста.
Прессотерапия фото
фото до и после процедуры
фото до и после при избыточном весе
Чвырова Татьяна Николаевна
Главный врач, руководитель Клиники, участник российских и международных научных конференций для врачей косметологов, дерматологов, аллергологов. Подробнее…
Врач-косметолог, врач-дерматолог.
Котова Ирина Николаевна
Окончила Ярославскую Государственную Медицинскую Академию в 2004 году. Участник телевизионных программ: «О самом главном», «Модный приговор», «Красотка».Подробнее…
Врач-косметолог, трихолог.
Дерюгина Елена Юрьевна
Окончила Владивостокский государственный медицинский институт. Опыт работы в медицине более 29 лет. В течение 10 лет работала врачом дерматологом. В эстетической медицине с 2000 года.Подробнее…
Врач-косметолог, врач-дерматолог.
Основные направления
Абсолютная красота
Липосакция бёдер, фото до и после, цены на услугу
Внутренняя и наружная поверхность бёдер является той естественной «кладовой», в которой организм накапливает жировые «резервы». Накопления жировой ткани в области бёдер нарушают пропорции фигуры, портят силуэт, влияют и на внешний вид, и на внутреннее самоощущение человека. Для достижения устойчивого результата в устранении жировых отложений на бёдрах проводят липосакцию бёдер.Во время операции жировые отложения могут быть устранены с больших по площади проблемных зон, причём при минимальной травматизации. Операция эта востребована, поэтому опыт хирургов в её проведении велик. Врач делает небольшие (до трёх миллиметров) надрезы, через которые под кожу вводится канюля с закруглённым носиком. С помощью этого инструмента процедура проводится быстро и безопасно.
Как правило, липосакция бёдер проводится под местной анестезией (при удалении незначительного объёма накопленной жировой ткани), реже — под общей или внутривенной (при необходимости удаления большого объема жировых клеток). Вопросы наркоза обсуждаются перед проведением операции, в ходе консультации с хирургом и анестезиологом. Продолжительность манипуляции, как правило, не превышает двух часов, минимальное время на операцию — тридцать минут.
Липосакция зоны «галифе»
В зоне галифе собирается наибольшее количество подкожного жира, формируются жировые «подушечки», которые решительно портят внешний вид. Именно здесь начинает формироваться целлюлит и другие проблемы, связанные с переизбытком жировой ткани. По этой причине липосакция зоны «галифе» проводится чаще коррекционных манипуляций в области бёдер.
В зависимости от ожидаемого объёма удаляемого жира операция проводится как под местным, так и под общим наркозом. Благодаря современным технологиям следов липосакции в зоне «галифе» не остаётся уже по завершении восстановительного периода.
Липосакция ягодиц
Специфика ягодичной области заключается в её, можно сказать, трёхмерном визуальном доступе. Малейшие деформации или асимметрии сразу будут заметны, и негативно скажутся на общем результате липосакции ягодиц. Поэтому первый совет для любого человека, который мечтает о совершенных ягодицах — подружиться с физическими нагрузками. Фитнес, тренажёрный зал, бассейн — все они являются первыми помощниками в контурной пластике, причём естественным образом. Однако глубинные ткани (субфасциальный слой тканей) избавить от жировых отложений с помощью физических нагрузок практически нереально, поэтому липосакция ягодиц нередко рассматривается пациентами как завершающий штрих после проведения других видов коррекций, в том числе, например, липосакции живота, талии и боков.
Липосакция ягодиц способна помочь придать данной области округлую форму в тех случаях, когда из-за набора веса эта часть тела стала напоминать прямоугольник или треугольник. Увидеть первые результаты можно уже через три-четыре недели после её проведения, а полностью зона приходит в норму через полтора-два месяца. Липосакция ягодиц обычно проводится под местной анестезией, реже — под внутривенной. Продолжительность операции — от часа до полутора.
Липосакция голени
Это наиболее востребованная зона у пациентов женского пола. Поскольку в зоне голени анатомически отсутствует разделение на глубокий и подкожный жировой слой, патологическое накопление жира в виде «тяжей» и «подушечек» практически неустранимо никаким другим путём, кроме хирургического. Липосакция — возможность избавиться от неэстетичных жировых «доспехов» и, наконец-то позволить себе именно ту одежду, которая вам идёт, а не только ту, что скрывает проблему. И бриджи, и юбки, и любые другие наряды после коррекции голени будут вам доступны.
Конечно, в разговоре о липосакции голени идёт речь главным образом об эстетических показаниях к операции, однако эстетика в данной области для женщины имеет колоссальное значение, в особенности — для женщин, которые хотят выглядеть молодо и привлекательно.
В ходе операции по липосакции голени выделяются две зоны вмешательства, причём перед собственно вакуум-аспирацией жира в проколы по боковой поверхности коленного сустава и внутренней поверхности голени вводится специальный, растворяющий жир, раствор. После этого с помощью канюли и вакуумного насоса удаляются жировые клетки. Сразу по завершении операции на пациентку надевается компрессионное утягивающее бельё, которое придётся носить как минимум месяц, в отдельных случаях — до полутора.
фото …до и после…
Диагностическая вакуум-аспирация содержимого полости матки (ДВА)
ДВА — это малая гинекологическая операция, заключающаяся в удалении слизистой оболочки матки с помощью вакуума и направленная на лечение гиперпластических процессов эндометрия и раннюю диагностику онкопатологии. К гиперпластическим процессам относятся: железистая гиперплазия эндометрия (избыточное разрастание слизистой оболочки матки) и полипы. Операция проводится после предварительного обследования в хирургическом кабинете в условиях полной стерильности.
Для операции нужно сдать кровь на сифилис, ВИЧ, гепатиты, мазок на микрофлору влагалища, общий анализ крови с тромбоцитами и временем свертывания, общий анализ мочи, УЗИ. Срок годности анализов 3-7 дней.
Операция противопоказана, если:
— у Вас любая острая инфекция,
— у Вас воспаление влагалища (кольпит).
Операция проводится под местной анестезией, без расширения канала шейки матки, с помощью полиэтиленового одноразового наконечника диаметром 4,5 мм или пайпель-системы. Операция очень бережная, практически безболезненная, является оптимальной для женщин, планирующих беременность. Полученный материал отправляется на исследование в специальную лабораторию, что дает возможность в последующем правильно подобрать Вам лечение.
Подготовка к операции:
1.За 3-5 дней соблюдать половой покой.
1.Санировать влагалище по показаниям врача
1.В день операции прибыть в клинику за 30 мин до назначенного времени в хирургический кабинет.
1.Предупредить врача о склонности к кровотечениям, аллергических реакциях и припадках.
Необходимо знать:
— В течение первого дня после операции обязательно должны быть незначительные кровянистые выделения из половых путей. В последующие 2-3 дня выделений, как правило, не бывает, а с 3-4 дня появляются темные кровянистые выделения наподобие менструальных, которые продолжаются не более 5-7 дней.
— Очередная менструация приходит через обычный промежуток времени, считая со дня операции.
— Рекомендуется проводить контроль температуры тела каждый вечер в течение 7 дней со дня операции.
— При отсутствии кровянистых выделений, подъеме температуры более 37 градусов, сильных болях, обильном кровотечении необходимо срочно обратиться к врачу.
— Должны точно выполняться все рекомендации врача: в течение 10 дней соблюдать половой покой, не спринцеваться, не мыться в ванной, не париться в бане, не купаться в открытом водоеме, не поднимать тяжести более трех килограммов, не заниматься физической культурой, избегать переохлаждения и перегревания.
— На 7 день обязательно покажитесь врачу.
— Обязательно придерживайтесь назначенной терапии, т.к. гиперпластические процессы в матке часто повторяются.
Возможные осложнения:
-Ранение матки, которое проявляется болями в животе, с иррадиацией в ключицу, тошнотой, головокружением, кровотечением из половых путей.
-Кровотечение из половых путей- обильные яркие выделения, возможно со сгустками.
-Острое воспаление матки, которое может появиться через несколько часов или дней после операции и проявляется высокой температурой с ознобом, резкими болями в низу живота, общим недомоганием.
В случае осложнения врач обязуетсянемедленно принять пациентку и оказать ей бесплатную медицинскую помощь, либо направить на стационарное лечение.
Best Brazilian Butt Lift Birmingham, Alabama
Эта услуга доступна только для пациентов с похуданием, которым требуется подтяжка тела, требующая пересадки жира на ягодицы. Узнать больше
Более красивую и пышную фигуру легко достичь с бразильской подтяжкой ягодиц.
За одну процедуру можно вылепить труднопроходимых жировых отложений, увеличивая при этом размер ягодиц. Бразильская подтяжка ягодиц не требует каких-либо имплантатов и использует естественных запасов жира в вашем теле!
В Бирмингеме, Маунтин-Брук и прилегающих районах, Грейди Кор, М.D., F.A.C.S., сертифицированный пластический хирург в Core Plastic Surgery, выполняет бразильских подтяжек ягодиц людям, которые хотят получить более округлый, плотный и рельефный ягодиц.
Что такое бразильская подтяжка ягодиц?
Бразильская подтяжка ягодиц создает более округлую и упругую заднюю часть для людей с жировыми отложениями или плоским провисшим дном. Эта хирургическая процедура требует проведения липосакции на другом участке (ах) тела, который считается донорской областью .Этой областью часто являются бедра, живот, бока или спина. Собранный жир очищается от примесей. Чистый жир будет помещен в шприцы и введен стратегически вдоль ягодиц. В результате получается закругленный, более полный приклад , который кажется приподнятым.
Бразильская подтяжка ягодиц или BBL — это перенос жира в ягодицы. Популярной областью, с которой пациенты собирают жир, является их талия. Это позволяет пациентам добиться тонкой талии и округлого ягодиц, действительно подчеркивающих их контуры.
Увеличение ягодиц — популярная сегодня процедура. Доктор Кор — сертифицированный пластический хирург , который много лет проводит косметические операции. Он тот, кому вы можете доверить операцию безопасно и эффективно. Для вашего лучший доктор BBL рассмотрите доктора Кор.
Типы липосакции
В Core Plastic Surgery мы предоставляем нашим пациентам передовые методы, обеспечивающие наилучший и безопасный результат. Доктор Кор специализируется на двух техниках липосакции: тумесцентной и ультразвуковой.
Техника тумесцентного действия
С помощью этой техники обрабатываемая область обрабатывается физиологическим раствором. Наша тумесцентная жидкость также содержит местный анестетик и адреналин. Местный анестетик помогает обезболить область лечения и обеспечить нашим пациентам комфорт. Адреналин в растворе способствует сужению кровеносных сосудов, что снижает кровопотерю. В целом, это решение помогает нашим пациентам пройти более комфортных процедур и выздороветь.
После введения тумесцентной жидкости она помогает отделить жировых клеток от окружающих тканей.Жир легче удалить, и его можно удалить в больших количествах.
Vaser Liposuction
Vaser lipo, также известный как Ultrasonic lipo, использует высокочастотных звуковых волн для эмульгирования жировых клеток. Перед экстракцией клетки эмульгируют. Эта малоинвазивная процедура позволяет быстро удалить жировую ткань. Дополнительным плюсом этой процедуры является то, что она обеспечивает локализованных подтяжек кожи.
Процедуры липосакции обычно выполняются под общей анестезией в амбулаторных условиях.Жир, собранный в результате процедуры, будет очищен и подготовлен для инъекции в задницу. Тип липосакции, используемый для вашей процедуры, будет , который будет определен вами и доктором Кором на вашей личной консультации .
Преимущества бразильской подтяжки ягодиц
Бразильская подтяжка ягодиц делает ягодицы на более округлыми и упругими , что приводит к более женственному виду и предлагает следующие преимущества:
- Ягодицы немного выше
- Меньше целлюлита
- Больше возможностей для стильной одежды
- Повышенная уверенность в себе
- Естественный вид и ощущение
Кто является хорошим кандидатом на бразильскую подтяжку ягодиц?
Хорошему кандидату для бразильского подъема ягодиц нужна задняя часть, которая не провисает и не является плоской.Если вы хотите, чтобы фигура выглядела лучше, бразильская подтяжка ягодиц может быть для вас отличным вариантом.
Как подготовиться к бразильской подтяжке ягодиц?
Подготовка к бразильской подтяжке ягодиц включает сначала запись на консультацию с доктором Кором для оценки ваших ягодиц . Вас также могут попросить пройти общее медицинское обследование, чтобы убедиться, что вы достаточно здоровы для операции. Вы также получите подробных инструкций по подготовке к операции.
Персональная консультация
Во время личной консультации у вас будет возможность создать персональную процедуру с доктором Кором. Он спросит вас об общем состоянии вашего здоровья, аллергии и прошлых процедурах. Он также осмотрит вашу ягодицу и потенциальные участки тела, где можно удалить лишнего жира . Вы расскажете, в чем заключается ваша идеальная эстетика и как этого добиться с помощью бразильской подтяжки ягодиц.
Доктор Кор внимательно выслушает и поделится своим мнением о том, как лучше всего достичь целей вашего тела.
Доктор Кор расскажет вам о различных техниках BBL и о том, какие из них лучше всего подходят для вас. Прием будет назначен на из , и доктор Кор проинформирует вас, как подготовиться к операции.
Что входит в мою бразильскую подтяжку ягодиц?
Эта амбулаторная процедура включает в себя забор жира с других участков тела , таких как живот или бедра, с помощью липосакции и перенос его на ягодицы, чтобы сделать их более гладкими и контурными.При необходимости ягодицы можно приподнять , чтобы сделать их округлее и приподнять.
Бразильская процедура подтяжки ягодиц занимает от трех до пяти часов в зависимости от того, выполняются ли одновременно другие процедуры.
Чего ожидать после бразильской подтяжки ягодиц
После процедуры вы будете носить компрессионное белье , которое поддерживает и защищает ягодицы в течение первой недели заживления. Вы должны избегать сидения в течение длительного времени, чтобы введенный жир не вытеснялся и не поглощался организмом.Когда вы сидите, мы рекомендуем сидеть на подушке или мягком сиденье. Процесс заживления занимает несколько недель , в течение которых вы должны избегать подъема тяжестей и физических упражнений.
Большинство пациентов могут вернуться к работе примерно через неделю. Хотя вам нужно будет избегать физических нагрузок, мы рекомендуем вам вставать и двигаться, когда это возможно. Короткие прогулки улучшат кровообращение и помогут снять отек. много отдыхайте во время выздоровления и избегайте обезвоживания.Любой дискомфорт можно контролировать с помощью назначенных лекарств.
Мы приглашаем вас позвонить в наш офис во время выздоровления с любыми вопросами или проблемами. Мы хотим, чтобы у вас было здоровых и положительных выздоровлений.
Когда я увижу результаты бразильской подтяжки ягодиц?
Полные результаты бразильской подтяжки ягодиц должны занять несколько месяцев , прежде чем они станут полностью видимыми.
Вы заметите разницу во внешнем виде после операции. Ваша задница будет казаться более круглой и задорной .По мере уменьшения отека вы заметите окончательный результат. Эти результаты продолжительны! BBL — это преобразующая процедура, которой вы сможете наслаждаться годами! Чтобы задница выглядела лучше, ешьте здоровую пищу и регулярно занимайтесь спортом. Здоровый образ жизни — ключ к поддержанию ваших результатов.
Дополнительные процедуры
Бразильскую подтяжку ягодиц можно легко комбинировать с другой косметической процедурой, чтобы по-настоящему преобразить ваш внешний вид.Распространенной операцией, сочетающейся с BBL, является подтяжка живота (абдоминопластика). Пластика живота — это хирургическая процедура, при которой удаляются излишки кожи и жировые отложения с талии и сжимаются нижележащих мышц живота . В результате получается гладкий животик с ровными контурами. Эта процедура идеальна для мам, у которых из-за беременности растянулись кожа и мышцы. Абдоминопластика восстановит мышцы и часто позволяет удалить большую часть растянутой кожи вдоль живота.
Пациенты, выздоравливающие после резкой потери веса, также отличные кандидаты на подтяжку живота.Живот — одно из первых мест на теле, где образуется дряблая, растянутая кожа. Абдоминопластика удалит эту кожу и продемонстрирует ваше новое тело slim !
Если вы мать , мужчина, пытающийся восстановить свой подтянутый живот, или человек, резко похудевший, подтяжка живота — отличная процедура для вас! Сочетание подтяжки живота с бразильской подтяжкой ягодиц улучшит ваш результат и по-настоящему преобразит.
Процедура подтяжки живота требует разреза между каждой бедренной костью выше линии роста волос на лобке.Этот разрез намеренно сделан в этой области, чтобы его можно было незаметно спрятать под бикини и нижним бельем. Через этот разрез удаляются жир и кожа, а мышцы живота восстанавливаются и подтягиваются.
Результатом будет плоский живот, который подчеркнет ваши результаты бразильской подтяжки ягодиц.
Тонкая талия и округлая задняя задница подчеркнут ваши изгибы. За молодым, помолодевшим телом обращайтесь в наш офис сегодня! Мы поможем вам выглядеть и чувствовать себя лучше.
Сколько стоит бразильская подтяжка ягодиц в Бирмингеме?
Бразильская подтяжка ягодиц различается по стоимости в зависимости от того, выполняются ли они вместе с другими косметическими процедурами. Во время вашей консультации мы можем обсудить расходы, а также варианты оплаты и финансирования.
Чтобы получить общее представление о того, сколько люди платят за BBL в вашем регионе, введите запрос «Стоимость бразильской подтяжки ягодиц рядом со мной». Этот поиск поможет вам лучше понять соответствующие цены.Однако этот поиск не даст точной оценки для вашего персонализированного лечения . Позвоните в наш офис сегодня по телефону (205) 397-2100, чтобы договориться о частной встрече.
Grady Core, M.D., F.A.C.S., сертифицированный пластический хирург , предлагает пластические и реконструктивные операции людям, живущим в Бирмингеме, Маунтин-Брук и других регионах Юго-Востока, чтобы выглядеть и чувствовать себя моложе. Свяжитесь с офисом доктора Кор сегодня, чтобы назначить консультацию!
Часто задаваемые вопросы
Как долго длится бразильский подъем ягодиц?
BBL прослужит лет! Эта процедура помогает мужчинам и женщинам добиться полного улучшения внешнего вида на долгое время.Продолжайте выполнять упражнение , упражнение и хорошо питайтесь, чтобы ваши результаты оставались потрясающими!
Бразильская подтяжка ягодиц постоянная?
Да. Бразильская операция по подтяжке ягодиц обеспечит долговременные результаты. Жир, который переместил в задницу, прослужит годы. Лучший способ сохранить отличный результат — это правильно питаться и оставаться активным. Постоянный вес является ключом к долгосрочным и привлекательным результатам .
Сколько стоит бразильская подтяжка ягодиц?
Стоимость операции BBL будет уникальной для ваших эстетических целей и анатомических особенностей.Доктор Кор будет тесно сотрудничать с вами, чтобы создать ваш идеальный план лечения. Мы гордимся тем, что помогаем нашим пациентам выглядеть и чувствовать себя лучше. Ваша бразильская подтяжка ягодиц будет отражать ваших целей и наших индивидуальных особенностей.
Peloton Review: что нужно знать, прежде чем покупать 2021
Если вы никогда не рассматривали Peloton, но не уверены, подходит ли вам сейчас уроки езды на велосипеде в тренажерном зале или в студии, возможно, вы взвешиваете все варианты, которые есть у вас дома. Люди, которым нравится Peloton , любят Peloton .(Настолько, что компания представила вторую модель — Bike +, модернизированную версию оригинала — в сентябре 2020 года. Мы рассматриваем ее здесь.) Изо всех сил пытаясь удовлетворить спрос на свое оборудование во время пандемии, Peloton сообщает о сокращение некогда длинных сроков поставки: предполагаемый срок поставки Peloton Bike и Peloton Bike + составляет менее двух недель.
Но Peloton больше не единственная история, связанная с велоспортом в помещении. Мы также протестировали восемь альтернатив Peloton, которые обещают аналогичный общий опыт, а также альтернативный способ использования приложения Peloton (или любого другого приложения для езды на велосипеде в помещении).Оценив эти байки, пройдя десятки занятий, изучив еще больше и усвоив мириады мотивационных мантр, мы пришли к выводу, что если вы всецело настроены на велосипед Peloton и все, что с ним связано, вы будете счастливы с Peloton . В целом это отличное оборудование, и для поклонников велоспорта в помещении это, возможно, хорошая цена или даже выгодная сделка. (Тем не менее, вы должны выработать и закрепить свои собственные хорошие привычки, и байк станет тенью самого себя, если вы перестанете платить ежемесячный членский взнос в размере 39 долларов.)
Существуют и другие варианты, которые могут лучше соответствовать вашему бюджету, стилю или целям. Чтобы принять решение, вам нужно знать себя, чего вы хотите от велосипеда и тренировок и, что, возможно, наиболее важно, без чего вы готовы обойтись.
Peloton Bike
Любители велоспорта из бутиков найдут в Peloton своих людей и свою спортивную атмосферу. Все остальные ощутят сгорание в основном из-за своего бюджета.
Peloton Bike +
Эта обновленная версия предназначена для тех, кто занимается тренировками Peloton как на велосипеде, так и вне его, хотя надстройки не имеют решающего значения для получения полного опыта.
Благодаря хорошо организованной трансляции в реальном времени и занятиям по запросу с участием знаменитых инструкторов, которые сделали себя сами, у Peloton Bike есть преданные последователи . Стоит ли вложения? Вполне возможно, особенно если вы привыкли еженедельно тратить много денег на спин-студии и хотите, чтобы дома было что-то более удобное. Или, может быть, вам просто интересны предложения Peloton, и вы готовы взять на себя финансовые обязательства. Однако многие люди, вероятно, будут отвергнуты значительными первоначальными затратами и текущими расходами Peloton Bike.После того, как вы купите сам велосипед, вам нужно будет продолжать платить ежемесячную абонентскую плату в размере 39 долларов, иначе у вас останется только три класса и режим бесплатной езды, который отображает только данные в реальном времени на экране, без соревнований, вдохновленных таблицей лидеров. или любые записи о ваших усилиях. Peloton — развивающаяся компания (она стала публичной в конце 2019 года), и она будет продолжать привлекать конкурентов, особенно в связи с тем, что пандемия повышает интерес к тренировкам на дому. Компания кажется здоровой, но стоит помнить, что велосипед остается полезным только до тех пор, пока Peloton продолжает поддерживать содержание тренировок на высоком уровне, который он делает сегодня.
Я пробовал лазерную липосакцию — Фотографии до и после лазерной липосакции
Вот краткое описание того, как подписаться на печатное издание Allure, чтобы получить больше косметических процедур, рекомендаций и функций.
Вот история, как мне случайно сделали липосакцию. Ну, технически это была форма липосакции laser . Незнакомый? Да, я тоже, так что позвольте мне объяснить.
Это было не , точно, авария. Но давайте предположим, что мой недостаток опыта с процедурами — более сексуальное слово, которое я быстро усвоил, врачи используют для описания эстетических операций, в которых вы добровольно участвуете — это то, что привело меня к AirSculpt, который, по словам Аарона Роллинза, пластического хирурга и основателя Elite Body Sculpture — это «удаление жира» — , а не липосакция.”
В чем именно разница? «Липосакция — это поднести терку для сыра к вашей плоти и соскоблить, — объясняет Роллинз. «[С AirSculpt], вместо соскабливания, специально разработанная канюля [небольшая трубка из нержавеющей стали, которая вставляется через отверстие в коже и удаляет подкожный жир], вращается взад и вперед, как перфоратор в дереве, и крошечные отверстия в канюлю всасывать «опилки» — или жировые клетки размером с панировочную крошку — из просверленного отверстия. Отсутствие соскоба означает отсутствие воспаления в мышцах, фасциях или дерме.Короче говоря, запатентованная канюля, используемая во время процедуры, разрушает жировые клетки минимально инвазивным образом и впоследствии отсасывает их. Пока-пока.
И прежде чем я действительно погрузился в мельчайшие детали моей недавно подрезанной талии, я на 100 процентов поднял руку, чтобы взять на себя это «задание». Видите ли, у меня наступило то, что я люблю называть «вторым половым созреванием», то есть тот период в вашей жизни, когда вам исполняется 30 лет, когда радость, которую вы испытали в свои 20 лет, настигает вас — текилу, которую вы пили с диким энтузиазмом. по вторникам, или те ночные чизбургеры и бутылки вина, которые вы заказывали за своим столом, пока продвигались по служебной лестнице, как маленький нетерпеливый бобер.(И нет, это не одобренный с медицинской точки зрения термин, но для любого человека, который его испытал, «второе половое созревание» — реальная и удручающая вещь.) Как человека, чей метаболизм компенсировал многие решения, которые я принял за последние десять лет. лет или около того, я не ожидал этой метаморфозы. И это поразило меня, как грузовик Mack, когда я наконец признался себе, что больше не могу полагаться на свои гены… и не вписываюсь в свои джинсы. Дела пошли еще хуже, когда я обнаружил, что сон, диета и физические упражнения так же важны для взрослого, как уплата налогов и оплата аренды.И даже когда эти вещи делаются регулярно, они точно не сделают вмятины на вашем 30-летнем теле за одну ночь. Конечно, я чаще хожу на barre-классы вместо штанги, но я хотел мгновенного удовлетворения после того, как тренировался четыре дня в неделю.
Когортное исследование с участием 74 последовательных пациентов
Surg Res Pract. 2017; 2017: 7845963.
, , , , иR.O. Jensen
Отделение хирургии, OUH, Sdr.Boulevard 29, 5000 Odense C, Дания
T. Buchbjerg
Отделение хирургии, OUH, Sdr. Boulevard 29, 5000 Odense C, Дания
R. M. Simonsen
Отделение хирургии, OUH, Sdr. Boulevard 29, 5000 Odense C, Дания
R. Eckardt
Отделение хирургии, OUH, Sdr. Boulevard 29, 5000 Odense C, Дания
N. Qvist
Отделение хирургии, OUH, Sdr. Boulevard 29, 5000 Odense C, Дания
Хирургическое отделение, OUH, Sdr.Boulevard 29, 5000 Odense C, Дания
Автор для переписки.Академический редактор: Ахмед Х. Аль-Салем
Поступила в редакцию 1 июня 2017 г .; Принято 10 августа 2017 г.
Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Abstract
Предпосылки
Закрытие с помощью вакуума (VAC) во многих случаях стало методом выбора у пациентов с абдоминальными катастрофами.Это исследование описывает использование и результаты ABThera KCI® VAC в Южном регионе Дании с населением около 1,202 миллиона жителей.
Метод
Проспективное многоцентровое исследование, включающее всех пациентов, получавших VAC в течение одиннадцатимесячного периода.
Результаты
Всего было включено 74 последовательных пациента. Средний возраст составлял 64,4 (9–89) лет, 64% составляли мужчины, а средний индекс массы тела составлял 25 (17–42). Средняя продолжительность лечения VAC составила 4.5 (0–39) дней с медианной сменой повязки 1 (0–16). Семьдесят процентов пациентов обратились в отделение интенсивной терапии. 90-дневная летальность составила 15%. Вторичное закрытие фасции было получено у 84% выживших пациентов. Только у одного пациента развился энтероатмосферный свищ. Пациенты с вторичным закрытием были менее подвержены развитию больших грыж и имели более высокий балл физического здоровья по самооценке ( p <0,05). Разницы в психическом здоровье не обнаружено.
Заключение
Лечение абдоминальной VAC у пациентов с абдоминальными катастрофами безопасно и с относительно низким уровнем осложнений.Может ли это быть лучше обычного лечения с первичным закрытием, когда это возможно, еще предстоит доказать в рандомизированном исследовании.
1. Введение
Оставление живота открытой после экстренной лапаротомии приобрело все большую популярность в последние десятилетия. Общие показания — хирургическое вмешательство при абдоминальном кровотечении (травматическом / нетравматическом), перитоните (генерализованном или местном), остром панкреатите, синдроме брюшной полости (ACS), расхождении фасции и состояниях с запланированным повторным осмотром [1].Метод наследует ряд проблем, таких как ведение открытого живота, вторичное закрытие фасции, развитие вентральных грыж и энтероатмосферных свищей. Было высказано мнение, что несколько различных методов и стратегий минимизируют осложнения и снижают потребность в уходе. ABThera KCI был специально разработан для брюшной VAC [2].
Одним из основных результатов лечения открытого живота является летальность, которая, как сообщается, колеблется от 18 до 65% [3–7] в зависимости от выбора пациента.Другой важный результат — вторичное закрытие фасции для предотвращения развития симптоматических вентральных грыж. Частота полученного вторичного закрытия фасции колеблется от 48 до 100%, в зависимости от выбора пациента и показаний к лечению [2, 7–12]. Наконец, самооценка качества жизни важна, но о ней редко сообщают.
Целью данного исследования было проспективно оценить использование открытой брюшной полости с KCI ABThera VAC® в четко определенном географическом регионе (регион Южная Дания) с особым вниманием к показаниям, курсу лечения, частоте вторичного закрытия фасции. , образование свищей, образование послеоперационной грыжи, самооценка качества жизни и смертность.
2. Материалы и методы
Исследование было разработано как проспективное когортное исследование, включающее все больницы неотложной помощи в регионе Южной Дании с населением приблизительно 1,202 миллиона жителей. Пациенты были включены в период с 1 февраля по 31 декабря 2013 г. в университетской больнице Оденсе, а с 1 апреля по 31 декабря 2013 г. — в районных больницах (Свендборг, Эсбьерг и Обенраа). Во время лечения ВАК все пациенты получали антибиотики в соответствии с инструкциями отделения.
Исходные данные (возраст, пол, история болезни и ИМТ) были получены из истории болезни пациента. Во время лечения оценивалась функция желудочно-кишечного тракта (аспирация желудка и дефекация), а жидкость, собранная из системы VAC, измерялась ежедневно. При каждой смене повязки следует брать бактериальный обмен с краев фасции и брюшной полости для культивирования. Очертание дефекта фасции наносили на прозрачную стерильную повязку, наложенную на брюшную полость. Впоследствии повязка была снята для последующего расчета площади брюшной раны.Кроме того, перед применением системы VAC была сделана фотография дефекта для документации. Площадь стерильной повязки позже была перенесена на картон с известной плотностью бумаги, взвешена с использованием прецизионных бумажных гирь (весы Jennings JZ 560) и площадь дефекта рассчитана по следующему уравнению:
Площадь бумаги см2 = бумага массовая плотность клейкой бумаги г / см2.
(1)
Регистрировали, возможно ли полное закрытие лица и в какой послеоперационный день.Тип закрытия регистрировался вместе с любыми осложнениями, возникшими во время лечения VAC. Зарегистрирована летальность во время лечения ВАК и в течение 30 дней. Применяемое отрицательное давление варьировалось от 25 до 125 мм рт. Ст., В зависимости от выбора хирурга.
Успешное лечение было определено как вторичный шов фасции после лечения VAC без использования сетки. Случаи, когда требовалась вторая линия лечения VAC, были классифицированы как неудачные вместе с неполным вторичным закрытием фасции и использованием сетки в связи с вторичным закрытием.
Через три месяца после прекращения лечения VAC все выжившие пациенты были приглашены для последующего наблюдения. Это включало физическое обследование на предмет выявления любых клинически обнаруживаемых дефектов брюшной стенки, и пациентов просили заполнить анкету для оценки качества жизни, связанного со здоровьем (SF-36v2®). Ответы были проанализированы с использованием авторизованного программного обеспечения для оценки (QualityMetric Health Outcomes TM Scoring Software). Анализ данных проводился с использованием программы StataIC 12 и основывался на тесте t (числовые данные) и chi 2 -тестах (категориальные данные).Статистически значимым считалось значение p <0,05.
3. Результаты
3.1. Показания для открытого живота
В исследование было включено 74 последовательных пациента. Пациенты были разделены на 6 различных групп в соответствии с показаниями к лечению открытого живота (). Наиболее частая основная патология включала 19 пациентов с перфорацией кишечника, у 12 — с расхождением анастомоза, у 10 — с кишечной непроходимостью и у 6 — с разрывом аневризмы брюшной аорты.Синдром абдоминального компартмента (ACS) был определен как пациенты, перенесшие лапаротомию из-за абдоминальной гипертензии с началом явной полиорганной недостаточности или у которых первичное ушивание было невозможно. У этих пациентов основной патологией был разрыв аневризмы брюшной аорты (5), тяжелый отек кишечника после абдоминальной операции (5), кишечная непроходимость (3), ишемия кишечника (3) и внутрибрюшинное кровотечение (1). Показаниями для повторного осмотра были кишечная ишемия, операция по устранению повреждений и осмотр анастомоза.Если у пациента был один или несколько сеансов лечения VAC после попытки вторичного закрытия, включалась только начальная. В группу других вошли один пациент с большим дефектом брюшной стенки после некроза фасции и один пациент с инфицированной сеткой вентральной грыжи. Последний из упомянутых был единственным пациентом, у которого во время лечения ВАК развился энтероатмосферный свищ. Свищ располагался на подвздошной кишке.
Таблица 1
Данные пациента и данные о лечении VAC.Если не указано иное, результаты представлены в виде медианы (диапазон) или числа N (%).
| Все | Вторичный перитонит | Синдром брюшной полости (ACS) | Расхождение фасции | Запланированный второй осмотр | Травма | Другое | 74 | 29 | 17 | 11 | 10 | 5 | 2 |
|---|---|---|---|---|---|---|---|
| Возраст (лет) | 64.4 (9–89) | 63 (9–85) | 71 (23–80) | 69 (53–85) | 63 (54–89) | 28 (20–60) | 61,5 ( 58–65) |
| Пол, мужчины | 47 (64%) | 19 (65,52%) | 12 (70,59%) | 5 (45,45%) | 6 (60 %) | 5 (100%) | 0 (0%) |
| ИМТ | 25,2 (16,90–41,81) | 24,94 (16,90–34,97) | 24,01 (19,38–32,10) | 25,6 (21,38–32,10) –39.00) | 25,94 (20,90–41,81) | 27,62 (19,98–30,25) | 24,3 (17,68–30,92) |
| Продолжительность VAC (дни) | 4,5 (0–39) | 4 (2– 18) | 5 (3–13) | 6 (2–39) | 2 (1–10) | 6 (0–10) | 3 (2–4) |
| Изменение напряжения переменного тока | 1 (0–16) | 1 (0–7) | 1 (0–6) | 1 (0–16) | 0 (0–3) | 1 (0–4) | 0 , 5 (0-1) |
| Отделение интенсивной терапии | 52 (70%) | 21 (72.41%) | 14 (82,35%) | 3 (27,27) | 8 (80%) | 5 (100%) | 1 (50%) |
| Наибольшая измеренная площадь лапаротомии (см 2 ) | 143,5 (27–473) | 203 (57–500) | 140 (87–350) | 116 (27–496) | 121,5 (43–326) | 263,5 (126–406) | 173 (106–240) |
| Максимальный выход жидкости в день (мл) | 1000 (0–11000) | 1000 (0–3200) | 1125 (500–11000) | 900 (500–2300) ) | 1000 (700–1900) | 800 (500–4000) | 500 (500-500) |
| Успех лечения | 59 (84%) | 23 (82.14%) | 11 (78,57%) | 10 (90,91%) | 10 (100%) | 5 (100%) | 0 (0%) |
| Умер до закрытия | 4 ( 5%) | 1 (3,45%) | 3 (17,65%) | 0 (0%) | 0 (0%) | 0 (0%) | 0 (0%) |
| Умер в течение 3 месяцев | 11 (15%) | 3 (10,34%) | 6 (35,29%) | 1 (9,09%) | 1 (10%) | 0 (0%) | 0 (0 %) |
3.2. Данные, относящиеся к процедуре
Всего 70 пациентов (94,6%) выжили до прекращения лечения VAC. Успешное лечение, определяемое как полное вторичное закрытие фасции без сетки сразу после лечения VAC, было получено у 84,3% (). Пяти пациентам потребовалось повторное лечение VAC после первоначального закрытия, и они были включены в группу безуспешных попыток.
Таблица 2
Клинические данные и данные, относящиеся к процедурам, у пациентов с безуспешным и успешным лечением.Если не указано иное, результаты представлены в виде медианы (диапазон) или числа N (%).
| Лечение безуспешно | Лечение прошло успешно | p значение | |
|---|---|---|---|
| N (%) | 11 (15,7%) | 59 (84,3%) | |
| Возраст (лет) | 64,3 (20–79) | 61,5 (9–89) | 0,62 |
| Пол, мужчины N | 4 (36.4%) | 41 (69,5%) | 0,035 |
| ИМТ | 25,4 (17,68–34,97) | 26,2 (16,90–41,81) | 0,68 |
| Известная вентральная грыжа 904 904 до лечения (27,3%) | 4 (6,8%) | 0,036 | |
| Продолжительность VAC (дни) | 10,8 (2–39) | 5,2 (0–15) | 0,0013 |
| Изменения VAC | 4,2 (0–16) | 1,6 (0–6) | 0.0012 |
| Площадь раны (см 2 ) | 250 (57–496) | 157,1 (27–500) | 0,0059 |
| Макс. Выход жидкости (мл / день) | 1224 (500– 3100) | 1190 (0–11000) | 0,89 |
| Умер в течение 3 месяцев | 4 (36,4%) | 3 (5,2%) | 0,002 |
3.3. Грыжа и качество жизни при последующем наблюдении
Через три месяца после лечения 63 из 74 пациентов были живы.Из них 59 согласились принять участие в последующем наблюдении и заполнили анкету качества жизни SF-36®. Клиническая оценка выявила послеоперационную грыжу у 10 из 59 пациентов ().
Таблица 3
Результаты трехмесячного контрольного клинического обследования и анкеты качества жизни. Результаты представлены как число N (%). Для SF-36 представлены результаты в виде среднего значения и доверительного интервала (95% ДИ).
| Лечение прошло успешно | Лечение не удалось | p значение | |
|---|---|---|---|
| Итого | 52 (88.1%) | 7 (11,9%) | |
| Вентральная грыжа | 6 (11,5%) | 4 (57,1%) | 0,002 |
| Большая грыжа, требующая ремонта / уже вылеченная 2 | 3,8%) | 3 (42,6%) | 0,002 |
| SF-36 физический (95% ДИ) | 41,75 (26–37) | 31 (22–63) | 0,0057 |
| SF -36 психический (95% ДИ) | 45,8 (21–69) | 40,5 (21–70) | 0.3193 |
3.4. Микробиологические результаты
Из 74 включенных пациентов результаты анализа роста внутрибрюшных бактерий были получены у 63. У 31 пациента был проведен только один обмен, и у 20 из них был обнаружен рост бактерий. У 32-х было несколько последовательных замен в связи со сменой одежды. Из них 20 были положительными и остались положительными в течение периода лечения, 4 были отрицательными и остались отрицательными, 5 перешли с исходного положительного на отрицательный, а 3 перешли с исходного отрицательного на положительный.Наиболее распространенными культивированными бактериями были Enterococcus faecium , Enterococcus faecalis и E. coli ().
Таблица 4
Результаты культивирования микробов из перитонеальной жидкости во время изменений VAC.
| Микроб | Количество пациентов |
|---|---|
| Enterococcus faecium | 29 |
| Enterococcus faecalis | 11 |
| кишечная палочка | 10 |
| Дрожжи | 6 |
| Синегнойная палочка | 5 |
| Enterobacter cloacae | 5 |
| Протей обыкновенный | 3 |
| Staphylococcus haemolyticus | 3 |
| Клебсиелла окситока | 2 |
| Klebsiella pneumoniae | 2 |
| Morganella morganii | 2 |
| Stenotrophomonas maltophilia | 2 |
| Aeromonas видов | 1 |
| Citrobacter youngae | 1 |
| Serratia marcescens | 1 |
| Золотистый стафилококк | 1 |
| Bacillus cereus | 1 |
4.Обсуждение
Успешное лечение, определяемое как достижение полного вторичного закрытия фасции без последующего повторения лечения VAC, наблюдалось у 84,3% пациентов. Факторами риска неудачного лечения были женщина, имеющаяся ранее вентральная грыжа, длительное лечение VAC и большая площадь раны. У пациентов с травмой вторичное закрытие было получено у всех, тогда как пациенты с ОКС имели самый низкий уровень закрытия — 78,6%. При трехмесячном наблюдении у 5 из 59 пациентов развилась симптоматическая вентральная грыжа, что указывало на восстановление.Еще у 10 пациентов развилась малая вентральная грыжа. Неудивительно, что развитие грыжи было значительно выше в группе пациентов с безуспешным лечением, где у всех при последующем наблюдении наблюдалась вентральная грыжа. У двух пациентов с инфицированной сеткой и некрозом фасции целью лечения VAC не было вторичного закрытия фасции. Скорость развития вентральной грыжи была сопоставима с таковой (2–20%) после лапаротомии с закрытием первичной фасции [13].К сожалению, нам не удалось получить информацию о развитии вентральной грыжи у тех, кто не присутствовал на наблюдении. Не исключено, что дополнительные вентральные грыжи могут появиться после трех месяцев наблюдения.
Частота вторичного закрытия сильно варьируется в литературе в зависимости от показаний для VAC, используемой техники и основного заболевания. В целом, наилучшие результаты получены у пациентов с травмами, перенесших операцию по борьбе с повреждениями, со скоростью вторичного закрытия до 100% [8, 9, 11], как было получено в нашем исследовании.Использование VAC для лечения диффузного перитонита / абдоминального сепсиса стало более распространенным в последние годы. Результаты противоречивы. В некоторых исследованиях лечение VAC значительно увеличивает скорость закрытия фасции (73% против 53%) и снижает смертность по сравнению с первичным закрытием брюшной полости [14]. Другие утверждают, что релапаротомия по требованию так же эффективна, как и открытый живот с VAC [15]. Наши показатели закрытия у пациентов с перитонитом аналогичны тем, о которых сообщалось ранее [14, 15], но наша смертность у этих пациентов всего 10% ниже, чем сообщаемая 30% смертность.В этом отношении важным фактором является отбор пациентов. Другими важными факторами при закрытии фасции являются продолжительность лечения VAC и площадь открытой раны. Также может иметь значение техника использования VAC [16].
Ужасным осложнением открытого живота является образование энтероатмосферных свищей, основными причинами которого являются ятрогенные серозные разрывы, механическое раздражение адгезивным материалом и расщепление адгезии [17]. Сообщается, что частота образования свищей колеблется от 3 до 17% [2, 3].У одного пациента в нашем исследовании (1,4%) развился свищ из-за лечения VAC. Это низкий показатель по сравнению со скоростью, приведенной в литературе, но показывает, что образование свищей все еще является осложнением, которое необходимо учитывать [17].
Было показано, что лечение VAC на животных моделях снижает бактериальную нагрузку, помогая избавиться от инфекций [18]. Однако подобный эффект не наблюдался в клинических условиях [19], где может иметь значение развитие суперинфекций [20]. В нашем исследовании только 5 пациентов из 25 с изначально положительным ростом бактерий избавились от внутрибрюшинных бактерий во время лечения VAC независимо от текущего лечения антибиотиками.Заразились три пациента с исходной стерильной культурой. Присутствие Enterococcus faecium , Enterococcus faecalis и E. coli указывает на заражение из желудочно-кишечного тракта, тогда как присутствие, например, Pseudomonas aeruginosa указывает на внутрибольничную инфекцию. Индивидуальное лечение антибиотиками в соответствии с результатами посева абдоминальной жидкости может иметь потенциал для улучшения лечения пациентов. Для решения проблемы необходимы дальнейшие проспективные исследования.
Еще одним важным результатом является самооценка качества жизни. Пациенты с безуспешным лечением оценили свое физическое здоровье значительно ниже, чем пациенты из успешной группы, чего и следовало ожидать. Помимо того, что разница была статистически значимой, она имела также клиническое значение. Исследования показали, что пациенты с открытым животом, которым удалось закрыть фасцию, имели такое же качество жизни, как и другие пациенты, перенесшие аналогичную операцию [5] или как население в целом [21], тогда как пациенты с послеоперационной грыжей имели более низкие оценки. [7, 21, 22].Последний результат был подтвержден в данном исследовании. Тем не менее, эти данные могут быть искажены, например, сопутствующей патологией и наличием стом, которые влияют на физическое качество жизни. Относительно небольшое количество пациентов в настоящем исследовании не позволило провести достаточный статистический анализ этой проблемы. Разница в физическом здоровье никак не повлияла на психическое здоровье. Это можно объяснить тем фактом, что пациент, несмотря на свои физические недостатки, просто был благодарен за то, что пережил серьезное и опасное для жизни заболевание или состояние.Смертность через три месяца составила 15%, самый высокий показатель в группе ОКС. Осложнений лечения VAC не наблюдалось ни в одном из случаев летального исхода.
Многоцентровый дизайн с участием нескольких разных врачей в разных медицинских центрах является ограничением в нашем исследовании, поскольку правильная техника с использованием материалов VAC для открытой брюшной полости имеет важное значение для успеха лечения [16]. Похоже, что показание к лечению открытого живота имеет решающее значение для результата. Тем не менее, результаты нашего исследования показали, что абдоминальная абдоминальная абдоминальная абдоминальная катастрофа безопасна при относительно низком уровне осложнений.Может ли это быть лучше обычного лечения с первичным закрытием, когда это возможно, еще предстоит доказать в рандомизированном исследовании.
Благодарности
Авторы были поддержаны Южным регионом Дании, покрывающим фонд заработной платы.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Ссылки
1. Консультативный совет по открытому животу П., Кэмпбелл А., Чанг М., Фабиан Т. и др. Ведение открытого живота: от начальной операции до окончательного закрытия. Американский хирург . 2009; 75: 1–22. [PubMed] [Google Scholar] 2. Каро А., Олона К., Хименес А., Вадилло Дж., Фелиу Ф., Висенте В. Лечение открытого живота с помощью местной терапии отрицательным давлением: ретроспективное исследование 46 случаев. Международный журнал ран . 2011. 8 (3): 274–279. DOI: 10.1111 / j.1742-481x.2011.00782.x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 3. ван Хенсбрук П. Б., Винд Дж., Дейкграаф М. Г. У., Буш О. Р., Гослингс Дж. С. Временное закрытие открытого живота: систематический обзор отсроченного первичного фасциального закрытия у пациентов с открытым животом. Всемирный журнал хирургии . 2009. 33 (2): 199–207. DOI: 10.1007 / s00268-008-9867-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 4. Би Т., Кроче М., Магнотти Л. и др. Техники временного закрытия брюшной полости: проспективное рандомизированное исследование, сравнивающее сетку из полиглактина 910 и вакуумное закрытие. Журнал травм . 2008; 65: 337–342. [PubMed] [Google Scholar] 5. Перес Д., Вильди С., Демартинес Н., Брамкамп М., Келер К., Клавьен П.-А. Проспективная оценка закрытия с помощью вакуума при синдроме абдоминального отсека и тяжелом абдоминальном сепсисе. Журнал Американского колледжа хирургов . 2007. 205 (4): 586–592. DOI: 10.1016 / j.jamcollsurg.2007.05.015. [PubMed] [CrossRef] [Google Scholar] 6. Субрамониа С., Панкхерст С., Роулендс Б. Дж., Лобо Д. Н. Закрытие послеоперационных ран живота с помощью вакуума: проспективное исследование. Всемирный журнал хирургии . 2009; 33 (5): 931–937. DOI: 10.1007 / s00268-009-9947-z. [PubMed] [CrossRef] [Google Scholar] 7. Вондберг Д., Ларуссон Х. Дж., Мецгер У., Платц А., Зинг У. Лечение открытого живота с помощью коммерчески доступной вакуумной закрывающей системы у пациентов с абдоминальным сепсисом: низкая частота первичного закрытия. Всемирный журнал хирургии . 2008. 32 (12): 2724–2729. DOI: 10.1007 / s00268-008-9762-у. [PubMed] [CrossRef] [Google Scholar] 8. Котрен К. С., Мур Э. Э., Джонсон Дж. Л., Мур Дж. Б., Берч Дж. М. Стопроцентное фасциальное приближение с последовательным абдоминальным закрытием открытого живота. Американский журнал хирургии . 2006. 192 (2): 238–242. DOI: 10.1016 / j.amjsurg.2006.04.010. [PubMed] [CrossRef] [Google Scholar] 9. Гарнер Г. Б., Уэр Д. Н., Коканур С. С. и др. Закрытие ран с помощью вакуума обеспечивает раннюю фасциальную аппроксимацию у пациентов с травмами с открытым животом. Американский журнал хирургии . 2001. 182 (6): 630–638. DOI: 10.1016 / S0002-9610 (01) 00786-3. [PubMed] [CrossRef] [Google Scholar] 10. Миллер П., Томпсон Дж., Фалер Б. и др. Позднее фасциальное закрытие вместо вентральной грыжи: следующий шаг в открытом лечении брюшной полости. Журнал травм . 2002; 53: 843–849. [PubMed] [Google Scholar] 11. Миллер П., Мередит В., Джонсон Дж. И др. Проспективная оценка закрытия лица с помощью вакуума после открытого живота: частота запланированных вентральных грыж значительно снижена. Анналы хирургии . 2004. 239: 614–616. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Фрази Р. К., Абернати С. В., Юпитер Д. С. и др. Стоят ли коммерческие системы отрицательного давления затрат на ведение открытой брюшной полости? Журнал Американского колледжа хирургов . 2013. 216 (4): 730–735. DOI: 10.1016 / j.jamcollsurg.2012.12.035. [PubMed] [CrossRef] [Google Scholar] 13. Nieuwenhuizen J., Halm J. A., Jeekel J., Lange J. F. Естественное течение послеоперационной грыжи и показания к пластике. Скандинавский хирургический журнал . 2007. 96 (4): 293–296. DOI: 10.1177 / 1457496и обзор литературы
Резюме
Лечение ран отрицательным давлением (NPWT) стало стандартом в лечении хронических и трудно заживающих ран.Терапия раны отрицательным давлением применяется к ране с помощью специальной герметичной губки. В настоящее время доказано, что эндоскопическая система закрытия ран с помощью вакуума (E-VAC) является важной альтернативой для пациентов с истечением из верхних и нижних отделов кишечника, не отвечающих на стандартные эндоскопические и / или хирургические процедуры лечения. Эндоскопическая система закрытия ран с помощью вакуума обеспечивает идеальный дренаж раны и закрытие различных дефектов, а также способствует грануляции тканей. Наш опыт показал, что E-VAC может значительно снизить уровень заболеваемости и смертности.Более того, E-VAC может быть полезен в мультидисциплинарном подходе — от осложнений со стороны верхних отделов желудочно-кишечного тракта до ректальной хирургии. С другой стороны, основными ограничениями системы E-VAC являются необходимость повторных эндоскопических вмешательств и постоянное присутствие хорошо обученного персонала. Кроме того, необходимо провести исследования с большой группой, чтобы установить применимость и эффективность E-VAC, прежде чем можно будет рекомендовать рутинное широкое использование.
Ключевые слова: эндоскопическая вакуумная система закрытия ран, Endo-Sponge, терапия с вакуумным закрытием ран, эозофагеальная утечка, протечка ректального анастомоза, недостаточность панкреатико-желудочного анастомоза
Введение
Лечение ран отрицательным давлением (NPWT) Хорошо зарекомендовавший себя метод лечения сложных и хронических ран.Отрицательное давление прикладывается к ране с помощью специальной герметичной губки. Эта губка непрерывно или периодически удаляет секрет из раны или отек, улучшает микроциркуляцию и ускоряет образование грануляционной ткани. С момента ее появления в конце 1990-х количество показаний к системе VAC постоянно увеличивалось [1].
Эндоскопическая вакуумная система закрытия ран (E-VAC) зарекомендовала себя как важная альтернатива для пациентов с утечкой из верхних и нижних отделов кишечника, не отвечающих на стандартные эндоскопические и / или хирургические процедуры лечения.Метод адаптирован из NPWT для осложненных язвенных и послеоперационных ран [2, 3]. В недавних исследованиях сообщалось о применимости внутриполостной и внутриполостной вакуумной системы закрытия ран для закрытия анастомотических свищей прямой кишки и для лечения несостоятельности анастомоза после резекции пищевода [4, 5].
Внутригрудные спонтанные или послеоперационные утечки анастомоза считаются потенциально опасными для жизни состояниями из-за возможности развития медиастинита и последующего сепсиса [6].Сообщаемая частота утечки пищеводного анастомоза после операции колеблется от 1% до 30% [7]. Сообщалось, что эндоскопические вмешательства, включая наложение металлических зажимов, фибринового клея и установку саморасширяющихся металлических или пластиковых стентов (SEMS / SEPS), позволяют успешно закрыть послеоперационные утечки из анастомоза. Новым, многообещающим и альтернативным методом является эндоскопическое введение губок в полость, вызванную утечкой (внутриполостная) или внутрипросветное введение непосредственно на дефект.
Одним из основных осложнений после ректальной хирургии является несостоятельность анастомоза, частота которой достигает 30% [8]. Это осложнение чаще всего возникает у пациентов после неоадъювантной радиохимиотерапии с глубокими ректальными анастомозами [9–11]. Наличие несостоятельности ректального анастомоза значительно увеличивает заболеваемость и смертность, несмотря на потенциально успешную операцию. Антибиотики, трансректальное полоскание и дренаж были признаны способами лечения пациентов без перитонита.Если сепсис не поддается контролю, необходима хирургическая процедура с удалением раны и созданием стомы.
Целью данной статьи является анализ и обобщение доступной литературы о применимости E-VAC при осложнениях хирургии верхних отделов желудочно-кишечного тракта, прямой кишки и поджелудочной железы, в основном связанных с наличием утечки анастомоза или перфорации. Также обсуждаются преимущества и ограничения этого метода.
История болезни
Пациент 72 лет поступил в отделение общей, эндокринологической и гастроэнтерологической онкологии г. Познань с диагностированной опухолью в головке поджелудочной железы.Поражение было выявлено 3 месяца назад при ультразвуковом исследовании из-за неспецифической боли в животе. Пациент страдал хронической обструктивной болезнью легких (ХОБЛ) и первичной артериальной гипертензией в качестве сопутствующих заболеваний. При физикальном обследовании пальпировалось гигантское патологическое образование в эпигастральной области. Компьютерная томография (КТ) выявила опухоль в головке поджелудочной железы размером 14 × 11 × 10 см. В головке поджелудочной железы обнаружена подвижная опухоль, богатая патологической сосудистой системой, без признаков инфильтрации других органов.Других патологий брюшной полости не было. Выполнена панкреатодуоденэктомия (процедура Traverso). При интраоперационном гистопатологическом исследовании диагностирована нейроэндокринная опухоль поджелудочной железы.
На 6-е сутки после первичной операции диагностирована недостаточность панкреатико-желудочного анастомоза. Повышенный уровень амилазы (108 000 Ед / мл) выявлен при исследовании скопления жидкости из брюшной полости. Пациентка была повторно прооперирована дважды — на 7 и 15 сутки после первичной операции.Произведена ревизия недостаточного анастомоза. В первой операции на недостаточный анастомоз наложили швы. Повторная операция была неудачной; утечка снова наблюдалась на второй день после повторной операции. Во второй повторной операции наблюдалось массивное воспаление в верхней части живота, дренировали только область расхождения анастомоза. Было применено полное парентеральное питание и лечение соматостатином. Из-за ухудшения общего состояния пациента, подтвержденного биохимическими маркерами, а также повышенного содержания жидкости из дренажа, пациент был допущен к терапии E-VAC на 20-й день после первичной операции ().
Детали эндоскопической вакуумной терапии у пациента после несостоятельности желудочно-панкреатического анастомоза (утечка выделена красным цветом, поджелудочная железа отмечена [3]). Назогастральный зонд с черной губкой [1] вводится в желудок эндоскопически с помощью шва [5], аналогично методу ПЭГ. Нить предварительно наложили на дренаж, который удалили эндоскопически через желудок и пищевод. Открытие брюшной стенки после дренажа отмечено [4], дренаж, локализованный рядом с утечкой анастомоза, отмечен [2]
Гастроскопия в седативном режиме (без интубации) была выполнена, и расхождение анастомоза было легко обнаружено.Внизу свища замечен один из брюшных дренажей. Наружный конец дренажа (вне брюшной полости) был прикреплен монофиламентным швом. Затем внутренний конец дренажа (в области раскрытия анастомоза) захватывали эндоскопическими щипцами и стягивали вместе с помощью эндоскопа через рот. Было создано специальное устройство (назогастральный зонд, залитый сшитой полиуретановой губкой), к которому был прикреплен внутренний конец дренажа, выведенного через рот ().Таким образом, под контролем эндоскопа и аккуратно стабилизируя монофиламентным швом за пределами брюшной полости, назогастральный зонд, залитый полиуретановой губкой (E-VAC), был помещен в область анастомотической утечки (,). Общая продолжительность эндоскопии не превышала 20 мин. Ни интраоперационных, ни послеоперационных осложнений не было. Сразу после размещения E-VAC в месте раскрытия анастомоза была инициирована NPWT. Установлено постоянное отрицательное давление 100 мм рт.На 2 день лечения наблюдалось значительное уменьшение секреции из одного из левых наружных дренажей, тогда как общий объем экссудата E-VAC составлял приблизительно 1000 мл / день. Наблюдалось постепенное улучшение общего состояния пациента. По данным УЗИ, жидкости в брюшной полости не задерживались. Чтобы избежать врастания полиуретановой губки в гранулированную ткань, E-VAC каждый день слегка перемещали. На 6-й день после начала терапии E-VAC было выполнено эндоскопическое обследование.Размер анастомотической фистулы значительно уменьшился, и не было показаний для дальнейшей NPWT. Постепенно объем выделений из дренажа за пределы брюшной полости уменьшался. На 14-й день после NPWT выделение составляло примерно 10–20 мл / день. Пациент был выписан из больницы на 21 день после проведения NPWT без признаков расхождения панкреатико-желудочного анастомоза.
Назогастральный зонд соединен с черной губкой. Форма и размер губки аналогичны размеру и форме анастомотической утечки.Губка стабилизируется швом, чтобы избежать выпадения трубки и оставления утечки. Затем шов, введенный в месте после дренажа, стабилизируется на губке
Эндоскопический вид наложения трубки — проводится через желудок с помощью щипцов
Эндоскопический вид последнего этапа процедуры — назогастральный зонд с введенной в место утечки губкой, возможна хорошая стабилизация положения швом, проведенным через брюшную стенку
Обсуждение
Наиболее частой проблемой после хирургической резекции рака пищевода остается внутригрудной отдел пищевода несостоятельность анастомоза.Распространенность несостоятельности шейного анастомоза (в основном после эзофагэктомии) колеблется от 10% до 25% [12]. Несостоятельность анастомоза — опасное для жизни осложнение, связанное со смертностью от 3% до 10% [12]. Лечение этой проблемы является сложной задачей (особенно над верхним сфинктером пищевода), и традиционно она лечится хирургическим вмешательством. Однако этот метод связан с высокими показателями заболеваемости и смертности [13]. Клинически незаметное протекание и ограниченное протекание анастомоза можно лечить консервативным лечением (антибиотиками и постпилорическим кормлением).
В настоящее время большинство утечек лечат эндоскопическими методами, такими как саморасширяющиеся металлические стенты или пластиковые стенты (SEMS / SEPS). Эти системы стали методом выбора при несостоятельности анастомоза пищевода с показателем успеха более 67–100% [6]. Другие методы включают инъекции фибринового клея, эндоскопические зажимы и викриловые пробки [14, 15].
Недавно было предложено, чтобы лечение E-VAC было потенциально эффективным вариантом лечения подтекания верхних отделов желудочно-кишечного тракта.Первый отчет о E-VAC был опубликован в 2008 году Wedemeyer et al . Они описали 2 пациентов с несостоятельностью анастомоза после внутригрудной эзофагогастростомии и эзофагоеюностомии из-за рака пищевода. У первого пациента терапия E-VAC была применена вторично после неудачи процедуры SEMS (SEMS была прервана через 57 дней), а у второго пациента E-VAC была первичным и полностью успешным лечением [16].
В последующем отчете тех же исследователей было описано 8 пациентов, получавших E-VAC.У всех пациентов были серьезные послеоперационные внутригрудные утечки: у 6 — после эзофагоеюностомии, у 1 — после эзофагогастростомии и у 1 — после резекции дивертикулов. Авторы использовали специальный пенополиуретан / губку индивидуальной формы. Губка была введена эндоскопически в некротическую полость с помощью эндоскопа прямого обзора, и с помощью вакуумного устройства было приложено отрицательное давление 125 мм рт. Согласно рекомендациям для стандартных систем VAC, губку меняли дважды в неделю. Закрытие было достигнуто у 88% пациентов (7 из 8).В среднем потребовалось 7 эндоскопических вмешательств, а среднее время лечения E-VAC составило 23,0 ± 7,6 дней [17].
Brangewitz et al . в ретроспективном анализе сравнивали 39 пациентов, получавших SEMS / SEPS, и 32 пациентов, получавших E-VAC из-за внутригрудной утечки. Они пришли к выводу, что успешное закрытие раны было независимо связано с лечением E-VAC (отношение рисков 2,997, 95% доверительный интервал (95% ДИ) 1,568–5,729; p = 0,001). Частота закрытия была значительно выше у пациентов, получавших E-VAC, чем у SEMS / SEPS (84.4% против 53,8%). Кроме того, в группе стентов было обнаружено больше стриктур по сравнению с группой E-VAC (28,2% против 9,4%, p < 0,05). Однако различий в госпитальной летальности не обнаружено [18].
Аренс и др. . применили эндоскопически управляемую внутрипросветную вакуумную терапию у 5 пациентов с серьезной утечкой из пищеводного анастомоза. В раневую полость анастомоза поместили полиуретановые губки эндоскопически. Постоянное отрицательное давление прикладывалось через дренажные трубки с полиуретановой губкой и подвергалось эндоскопической замене три раза в неделю.У всех пациентов лечение было успешным. Размер раневой полости составлял от 42 до 157 см. Среднее время дренирования составляло 28 дней (среднее время до полного закрытия полости составляло 42 дня), при среднем 9 замен губок. Один пациент умер из-за острого тяжелого кровотечения из аортоанастомотической фистулы [19].
Weidenhagen et al . также оценили применимость E-VAC после эзофагэктомии. В их исследование были включены 6 пациентов с несостоятельностью внутригрудного анастомоза после резекции пищевода.Все пациенты получали лечение средостением E-VAC без каких-либо местных осложнений или необходимости повторной операции [5].
Куэн и др. . сообщили о серии из 9 пациентов, получавших терапию E-VAC. Показанием к терапии E-VAC было несостоятельность анастомоза после резекции пищевода или гастрэктомии (5 пациентов) и ятрогенные или спонтанные перфорации пищевода (4 пациента). Среднее количество вставок губки составило 6 (диапазон: 1–13) со средним интервалом изменения 3,5 дня (диапазон: 2–5). Успешная терапия E-VAC была достигнута у 89% (8 из 9 пациентов).У 4 пациентов начальная терапия E-VAC была проведена в сочетании с открытым хирургическим вмешательством [20].
Loske et al . описали 10 пациентов, получавших терапию E-VAC из-за недостаточности анастомоза, вторичной по поводу эзофагэктомии или гастрэктомии (5 пациентов), ятрогенной перфорации пищевода (2 пациента), некроза стенки пищевода (1 пациент), синдрома Бурхаве (1 пациент) и перфорации пищевода. рак (1 пациент). Среднее время лечения составляло 12 дней, при среднем количестве накладываемых губок 3 и среднем интервале замены 2-7 дней.У всех выживших больных были залечены дефекты. Один из пациентов умер от фульминантного псевдомембранозного колита. Во время наблюдения (10–380 дней после терапии E-VAC) авторы не обнаружили стеноза или функционально значимого образования рубца [21].
Loske et al . также опубликовал отчет о применении внутриполостной терапии E-VAC при синдроме Бурхаве. У 78-летнего пациента после гастроскопии диагностирован синдром Бурхааве. Во время процедуры был выявлен дефект пищевода 2 см, который открылся в полость абсцесса диаметром 5 см.Вставили губку из пенополиуритана и закрепили швом. Подключили вакуумное устройство (с разрежением 125 мм рт. Ст.), И губку меняли один раз на 4 -е сутки. После 8 дней терапии E-VAC размер полости значительно уменьшился, и терапия E-VAC была прекращена. При эндоскопическом наблюдении через 10 дней был виден небольшой рубец без стеноза, и у пациента не было проблем с глотанием [22].
Полезность E-VAC при лечении несостоятельности анастомоза была также оценена Schniewind et al .В исследуемую группу вошли 62 пациента с подтеканием пищевода из 366, перенесших эзофагэктомию. Режимы терапии включали хирургическое вмешательство (18 пациентов), терапию E-VAC (17 пациентов), применение SEMS / SEPS (12 пациентов) и консервативное лечение (15 пациентов). Терапия E-VAC применялась у 17 (27,4%) пациентов. Применяли постоянное отрицательное давление 70–80 мм рт. Ст., В среднем 3 смены губки в неделю. Лечение E-VAC прекращалось, когда диаметр раневой полости составлял 2 см или меньше.Авторы проанализировали различные типы данных, такие как баллы по шкале APACHE II, внутрибольничная летальность, цервикальная утечка и среднее время пребывания в больнице и время пребывания в отделении интенсивной терапии. Однако сравниваемые группы пациентов не были однородными и достоверно отличались от консервативной группы. Оценка APACHE II составила 5 ± 2 в консервативной группе против 14 ± 4 в группе E-VAC, 15 ± 5 в группе хирургического лечения и 11 ± 3 в группе лечения стентом. Внутрибольничная летальность была значительно ниже в группе E-VAC (12%; 2 пациента) по сравнению с группой хирургического лечения (50%; 9 пациентов) и группой лечения стентом (42%; 5 пациентов).Выживаемость в группе E-VAC была значительно выше, чем у пациентов, получавших хирургическое лечение и лечение стентом ( p = 0,011 и p = 0,00014). Авторы постулировали, что терапия E-VAC может быть эффективной процедурой для лечения крупных утечек из пищеводных анастомозов и может быть лучше, чем хирургическое вмешательство и стентирование [23].
Lenzen et al . описали 3 пациентов мужского пола с послеоперационной цервикальной утечкой пищевода, получавших терапию E-VAC.Первичной причиной подтекания у 1 пациента было состояние после хирургического удаления фаринго-шейной липосаркомы с частичной резекцией пищевода, а у 2 других пациентов было проведено хирургическое лечение дивертикула Ценкера. Эндогубка была помещена в полость раны эндоскопически, и когда размер раны в полости уменьшился, губка была помещена внутрь алюминия, чтобы закрыть утечку. Применяли постоянное отрицательное давление 125 мм рт. Ст., И систему VAC меняли дважды в неделю.Средняя продолжительность дренажной терапии E-VAC составляла 29 дней (диапазон: 19–49 дней), в среднем 7 замен губок (диапазон: 5–12 замен). E-VAC терапия была успешной для всех пациентов; полное закрытие утечки из пищевода было достигнуто без каких-либо осложнений, связанных с процедурой (без проблем с глотанием и без признаков стриктуры). Кроме того, авторы сообщили, что терапия E-VAC снижает маркеры воспаления [24].
Гублер и др. . сообщили о 2 пациентах с карциномой дистального отдела пищевода, получавших эзофагэктомию и внутригрудной анастомоз.В обоих случаях развилась недостаточность анастомоза. Первичный доступ в первом случае заключался во введении эндогубки в полость раны и подсоединении аспирационной трубки к постоянному отрицательному давлению (75–100 мм рт. Ст.). Кроме того, эндогубка была перетянута методом SEMS (длина 15 см и диаметр 20 мм). Во втором случае терапия E-VAC была процедурой, вторичной по причине неудачной установки частично покрытого саморасширяющегося металлического стента. Эндогубка также была покрыта стентом (длиной 15 см).Наконец, у обоих пациентов протечки были закрыты, соответственно, через 26 дней и 12 недель после эзофагэктомии [25].
Шорш и др. . оценили полезность терапии E-VAC (внутрипросветной или внутриполостной) у 17 пациентов с несостоятельностью анастомоза и у 7 пациентов с ятрогенной перфорацией (из-за интервенционной эндоскопии или жесткой панендоскопии). Пациенты с ятрогенной перфорацией лечились в основном внутрипросветным методом (в 1 случае потребовались оба метода), а пациентов с несостоятельностью анастомоза лечили в основном с помощью внутриполостной терапии E-VAC (3 пациента требовали применения внутриполостных и внутриполостных методов).Лечение E-VAC было успешным у 96% пациентов (23 из 24 случаев; только 1 пациент с несостоятельностью анастомоза не вылечился). Средняя продолжительность терапии составляла 11 дней (диапазон: 4–46 дней). Всем пациентам применялось постоянное отрицательное давление 125 мм рт. Последующее наблюдение продемонстрировало один случай стеноза пищевода после недостаточности циркулярного анастомоза (купированного с помощью эндоскопической баллонной дилатации) [26].
В следующем анализе Schorsch et al . описали 35 пациентов, получавших терапию E-VAC (у 21 была несостоятельность анастомоза, у 7 — ятрогенная перфорация и у 7 пациентов были дефекты пищевода различного происхождения).Внутрипросветные или внутриполостные дренажные системы с полиуретановым наконечником с открытыми порами накладывались с помощью стандартного эндоскопа. E-VAC был подключен к стандартному вакуумному устройству, и поддерживалось постоянное отрицательное давление 125 мм рт. У 91,4% (32 из 35 пациентов) заживление дефектов было достигнуто при средней продолжительности лечения 11 дней (диапазон: 4–78 дней). Послеоперационная несостоятельность анастомоза зажила у 95,2% (20 из 21 пациента) в среднем за 11 дней (диапазон: 4–46 дней). Все пациенты с ятрогенными дефектами перфорации выздоровели после среднего времени лечения 5 дней (диапазон: 4-7 дней).Авторы не зарегистрировали случая рецидива свища после 75 дней лечения. 90-дневная летальность составила 5,7% [27].
Bludau et al . сообщили о 14 пациентах с дефектами пищевода, получавших E-VAC (3 — со спонтанным дефектом, 2 — с ятрогенным дефектом и 9 — с послеоперационным дефектом пищевода). Средняя продолжительность применения E-VAC составляла 12,1 дня, при этом в среднем использовалось 3,9 систем E-VAC. Для 42,85% (6 из 14 пациентов) авторы использовали комбинированную терапию E-VAC и установку SEMS.Восстановление дефекта пищевода достигнуто у 86% (12 из 14 пациентов). Авторы сообщили о двух случаях смерти в результате тяжелого сепсиса [28].
Heits et al . оценили ценность эндогубки у 10 пациентов с ятрогенной, спонтанной или связанной с инородным телом перфорацией. Среднее количество установленных эндогубок составило 5,4 (диапазон: 2–12) со средним периодом лечения 19 ± 14,26 дней. Успешная терапия E-VAC была достигнута у 90% (9 из 10 пациентов). После первичного лечения 1 пациенту была проведена дополнительная установка SEMS, а 1 пациенту потребовалась хирургическая резекция из-за повторных поражений и перфораций по Мэллори-Вейссу после иммуносупрессивной терапии.Один пациент умер из-за общей недостаточности сердечно-сосудистой системы [29].
Другая проблема — несостоятельность анастомоза после ректальной операции. Они являются серьезными осложнениями (частота от 3% до 19%) после ректальных операций и основной причиной послеоперационной заболеваемости и смертности [9, 30]. Предоперационные факторы, предрасполагающие к несостоятельности анастомоза, до сих пор полностью не изучены. Пока нет метода выбора для лечения несостоятельности ректального анастомоза. Доступные методы лечения включают широкий спектр хирургических процедур, таких как дренирование, петлевая колостомия, резекция анастомоза с колостомией, процедура Хартмана или абдоминоперитонеальная экстирпация и консервативные методы лечения (назогастральная аспирация, покрытие антибиотиками и парентеральное питание) [31].
Наилучший выбор из различных процедур зависит от уровня несостоятельности анастомоза, клинического состояния пациента, эффективности дренажа секрета, времени и многих других факторов. Как правило, консервативное лечение может быть рутинной терапией для пациента без генерализованного перитонита, но процесс заживления часто протекает медленнее, а функциональный результат может быть неудовлетворительным.
В некоторых отделениях и клиниках трансанальная терапия E-VAC, эндоскопический трансанальный вакуум-ассистированный ректальный дренаж (ETVARD) или терапия Endo-SPONGE была признана рутинным лечением пациентов с серьезным протечением ректального анастомоза без сепсиса.Лечение E-VAC также полезно у пациентов с подтеканием после неоадъювантной химиолучевой терапии, ятрогенными перфорациями и анастомотическими свищами [4, 32–34].
Первый отчет о трансанальном применении E-VAC был опубликован Wiedenhagen et al . в 2003 году в виде реферата без указания методики. Авторы описали новый метод борьбы с сепсисом, вызванным несостоятельностью анастомоза при ректальной хирургии — трансанальный E-VAC.
Нагелл и др. .описали 4 пациентов с несостоятельностью анастомоза после резекций прямой кишки, получавших E-VAC, и 10 пациентов, получавших консервативное лечение в предыдущие 5 лет, в качестве контрольной группы. Среднее время заживления для пациентов с E-VAC составило 51 день (43–195 дней), а для контрольной группы — 336 дней (52–1 464 дня). Никаких побочных эффектов во время или после E-VAC не наблюдалось, и терапия прекрасно переносилась всеми пациентами [33].
Рихтерих и др. . сообщила о новом применении Эндо-ГУБКИ.Авторы использовали систему E-VAC для пациента с ятрогенной перфорацией после диагностической колоноскопии. Продолжительность терапии E-VAC составила 9 дней, и за это время эндогубка была установлена только один раз. Окончательный результат был отличным, и пациент перенес терапию без каких-либо осложнений или побочных эффектов [35].
Weidenhagen et al . оценили полезность трансанального E-VAC у 29 пациентов с несостоятельностью анастомоза после передней резекции прямой кишки. Общая продолжительность терапии E-VAC составила 34.4 ± 19,4 дня при среднем количестве эндоскопических вмешательств 11,4 ± 6,3. Терапия была прекращена, когда глубина полости составила менее 0,5 × 1 см. Средняя продолжительность пребывания в стационаре после операции составила 30,5 ± 12,8, у 25 пациентов лечение продолжили амбулаторно. Значительное снижение концентрации С-реактивного белка (CRP) наблюдалось через 7 дней лечения (с 14,0 мг / дл до 2,9 мг / дл, p < 0,05). Полное заживление было достигнуто практически во всей исследуемой группе (28 из 29 пациентов).При контрольном исследовании у 10 пациентов был выявлен стеноз в области анастомоза, связанный с лечением. Процедуры дилатации потребовались 5,8 ± 2,2 пациентам. У 21 из 29 пациентов во время первичной процедуры была создана защитная стома. Пять пациентов лечились преимущественно терапией E-VAC (4 из них без вторичной стомы), и одному из них требовалась вторичная стома для контроля инфекции. Еще 3 пациентам потребовалась в первую очередь немедленная операция из-за генерализованного перитонита [4].
Мис и др. .сообщили о серии из 10 пациентов с несостоятельностью анастомоза после резекций толстой кишки. Пациентов лечили E-VAC (5 пациентов) или трансректальным лаважем (5 пациентов). Средняя продолжительность терапии E-VAC составила 27 дней. Время заживления ран было значительно ускорено в группе E-VAC по сравнению с группой, получавшей трансректальный лаваж. Время пребывания в больнице было сокращено в группе E-VAC. Однако оценка боли в обеих группах не выявила существенных различий [36].
Glitsch и др. .описали группу из 17 пациентов с несостоятельностью анастомоза после резекции прямой или ректосигмовидной кишки. Эндогубка была вставлена в полость раны с помощью эндоскопических методов, и было приложено постоянное отрицательное давление. Почти у 100% (16 из 17) пациентов трансанальная терапия E-VAC была успешной. Только 1 пациенту в конечном итоге потребовалась процедура Хартманна. Дополнительно 15 пациентам были сделаны интрамуральные инъекции фибринового клея. Средняя продолжительность терапии E-VAC составила 21,4 дня, среднее количество замен губок — 5.4, а среднее количество эндоскопий — 10,7. Среднее время закрытия раневой полости составило 53,1 дня. Общее время до закрытия зависело от первичного размера полости ( p < 0,015). Время заживления также существенно зависело от возраста пациентов ( p < 0,036). Когда анастомозы располагались на расстоянии 6 см или меньше от анокожной линии, пациенты имели значительно более длительное время заживления. Последующее эндоскопическое наблюдение показало незначительную несостоятельность анастомоза у 2 пациентов [37].
Ван Коперен и др. .описали 2 пациентов после восстановительной проктоколэктомии по поводу язвенного колита с реконструкцией J-мешочка. В обоих случаях развилась несостоятельность анастомоза без общего перитонита. Эндоскопическая трансанальная установка эндогубки была выполнена вторично после отводящей илеостомии. Эндогубку подсоединяли к сосуду с низким всасыванием (всасывающее устройство Redyrob Trans Plus), и губку меняли каждые 3-4 дня. Окончательные и приемлемые результаты были достигнуты через 35 и 56 дней [38].
Фон Бернсторфф и др. .обследовали 26 пациентов с несостоятельностью анастомоза после резекции прямой кишки из-за злокачественного процесса. Четырнадцать пациентов прошли неоадъювантную радиохимиотерапию до операции. Терапия E-VAC была лечением первой линии для всех пациентов и у 23 пациентов была успешно завершена. У пациентов, прошедших неоадъювантную радиохимиотерапию, время до закрытия протекающей полости увеличивалось. Кроме того, у них были большие размеры полостей утечки, более длительная продолжительность терапии E-VAC, а также больше эндоскопий и замен губок (0.009 < p <0,035) по сравнению с пациентами без неоадъювантной радиохимиотерапии. Аналогичные результаты, как у пациентов, перенесших неоадъювантную радиохимиотерапию, были обнаружены среди пациентов старше 62 лет. Старший возраст повлиял на время до закрытия полости ( p <0,029). Однако другие корреляции не были статистически значимыми. Авторы утверждали, что пациентов без (подвздошных) стом также можно лечить с помощью терапии E-VAC с хорошими результатами. При контрольном обследовании осложнений не выявлено [32].
Ван Коперен и др. . в многоцентровом голландском опыте описали серию из 16 пациентов после операции по поводу рака прямой кишки (13 пациентов) или язвенного колита (3 пациента), получавших терапию E-VAC из-за несостоятельности анастомоза. Пятьдесят процентов пациентов начали лечение эндогубкой в течение 6 недель после первой операции (в среднем через 24 дня, диапазон: 13–39 дней). Остальные 50% пациентов начали терапию E-VAC через 6 недель или позже после первичной операции (в среднем через 74 дня, диапазон: 43–1 602 дня).Закрытие было успешным у 75% пациентов (6 из 8) в первой группе по сравнению с 38% пациентов (3 из 8) во второй группе ( p = 0,315). Общий показатель закрытия полости составил 56% (9 случаев). Средний уровень анастомоза составлял 5 см от анального края (диапазон: 2–8 см). Во всей группе закрытие было достигнуто в среднем через 40 дней (диапазон: 28–90) при среднем 13 заменах губки (диапазон: 8–17). Авторами было создано 8 защитных стом во время первичной операции, а 9 пациентам была проведена предоперационная лучевая терапия по поводу рака прямой кишки [39].
В 2010 г. Riss et al . сообщили о 9 пациентах с утечкой анастомоза после передней резекции прямой кишки (6 пациентов) или утечкой культи прямой кишки после процедуры Хартмана (3 пациента). Все утечки были устранены с помощью процедуры E-VAC с постоянным отрицательным давлением 100 мм рт. Один пациент получил короткую неоадъювантную лучевую терапию, 3 пациента прошли неоадъювантную химиолучевую терапию, а у 1 на момент постановки диагноза были метастазы в печени. Двум пациентам после первичной операции была проведена химиолучевая терапия.Ощущение боли во время терапии E-VAC оценивалось по 10-балльной визуально-аналоговой шкале (ВАШ). Кроме того, качество жизни оценивалось с помощью авторской анкеты. Среднее время лечения E-VAC составляло 21 день (диапазон: 2–8). Незначительных или серьезных осложнений не было. У 66,6% пациентов несостоятельность анастомоза зажила полностью. Неудача E-VAC была вызвана сложностью утечки или химиотерапией. Шесть пациентов заявили о своей готовности к повторному лечению E-VAC при необходимости.Средний балл по ВАШ составил 3 (диапазон: 0–6) [40].
В последующее исследование тех же авторов было включено 20 пациентов с первичным успешным лечением E-VAC несостоятельности анастомоза после резекции рака прямой кишки. Лечение E-VAC применялось у 17 пациентов с несостоятельностью анастомоза и у 3 пациентов с неэффективностью культи прямой кишки после процедуры Хартмана. Пациенты были разделены на 2 группы: с успешным исходом (75%) и без успешного исхода (25%). Средняя продолжительность E-VAC составляла 21 день в обеих группах.У пациентов без успешного исхода после E-VAC развился рецидивирующий симптоматический абсцесс. Среднее время между окончанием терапии E-VAC и появлением рецидива абсцесса составило 255 дней (диапазон: 21–733 дня). Средний интервал между операцией и возникновением несостоятельности анастомоза был статистически более длительным ( p < 0,05) в группе без успешного отдаленного результата. У двух пациентов (10%) развился рецидив местной опухоли, после чего они умерли. Средняя продолжительность наблюдения составила 16 лет.1 месяц в первой группе и 17 месяцев во второй группе [41].
Hoogenboom et al . описали 70-летнего мужчину с тонким кишечно-колоректальным анастомотическим свищом, развивающимся во время лечения эндогубкой. Пациенту был поставлен диагноз карцинома прямой кишки T3b, проведена предоперационная химиолучевая терапия и лапароскопическая нижняя передняя резекция прямой кишки. В послеоперационном периоде подтекание анастомоза исследовали с помощью КТ. Через три недели после операции была начата E-VAC, при этом губка менялась каждые 3-4 дня.Изначально полость абсцесса гранулировалась, но через 10 недель терапии развился кожно-кишечный свищ тонкой кишки. Через 4 недели пациенту было проведено хирургическое лечение без каких-либо осложнений [42].
Эйненкель и др. . описали 44-летнюю женщину, которая подверглась полному удалению рака яичников (FIGO IIIC) с заключительными колоректальными анастомозами конец в конец (с помощью кругового сшивания). Трансвагинальное УЗИ, проведенное через 12 дней после операции, выявило расхождение колоректального анастомоза.Утечка была успешно устранена трансанальной E-VAC. Пациент выписан на 29-е сутки после операции с полным выздоровлением [43].
Ареццо и др. . представили 3 пациентов, получавших терапию E-VAC из-за несостоятельности ректального анастомоза и анастомотической фистулы после различных хирургических процедур (1 случай после внутренней процедуры Делорма и 2 других после тотального мезоректального иссечения с илеостомией с отклоняющейся петлей). Во всех случаях эндоскопические процедуры выявляли полость абсцесса, и применялась внутриполостная терапия E-VAC (Endo-SPONGE).В первом случае полость абсцесса была соединена с влагалищем, и ЭНДО-ГУБКА заменялась каждые 48 часов. Во втором случае пациенту была проведена неоадъювантная химиолучевая терапия, и через 3 месяца после первичной операции был диагностирован пресакральный местный рецидив. Колоноскопия показала небольшой анастомотический свищ, а после баллонной дилатации была введена большая полость пресакрального абсцесса. Эндо-ГУБКА была установлена внутриполостно, и через 2 месяца терапии размер полости уменьшился до 12 × 10 мм.Петлевую илеостому закрыли через 30 месяцев. В третьем случае пациенту через 4 недели после первичной операции был поставлен диагноз: периферическая утечка и большая полость абсцесса без сообщения с полостью брюшины. Эндо-ГУБКА была помещена и заменена дважды через 48 и 96 часов. После 96 ч лечения КТ показала большое количество воздуха, и была выполнена экстренная проктэктомия с концевой колостомией [34].
Недавно Rosenberger et al . опубликовал статью о применении внутрипросветной ВАХ у йоркширских свиней, перенесших резекцию прямой кишки.Авторы подтвердили преднамеренную утечку с помощью рентгеноскопии и установили внутрипросветное устройство VAC. Для гистопатологии было выполнено вскрытие трупа. Свиньи были разделены на две подгруппы в зависимости от продолжительности свободного внутрибрюшинного протекания: раннее лечение (2 дня свободного протекания) и позднее обработанное (5 дней свободного протекания). Подгруппа, получившая раннее лечение, прошла 5-дневную терапию E-VAC, но подгруппа, получившая позднее лечение, подверглась 7-дневной терапии E-VAC. У 6 из 7 свиней, получивших раннее лечение, дефект анастомоза закрылся после применения E-VAC.Однако дефект закрылся только у 2 из 4 свиней, подвергшихся позднему лечению. Авторы пришли к выводу, что терапия E-VAC практична и хорошо переносится на модели свиней и может быть новым неинвазивным методом лечения несостоятельности анастомоза. Однако лучшие результаты наблюдались в раннем периоде (86% полностью зажили несостоятельность анастомоза) [44].
Ведемейер и др. . был первым исследователем, применившим трансгастральную терапию E-VAC в качестве дополнения к трансгастральной некрэктомии при некротическом панкреатите.Больной 56-ти лет находился на иммуносупрессивной терапии после трансплантации почки. После многих дней безуспешного эндоскопического лечения и интенсивной антибактериальной терапии была введена терапия E-VAC. Терапия E-VAC проводилась в течение 20 дней, губка менялась 5 раз. Авторы отметили один эпизод кровотечения после процедуры замены губки без серьезных осложнений. После прекращения терапии E-VAC осложнений, связанных с панкреатитом, не наблюдалось. Второй пациент — 52-летний мужчина с метастатическим раком толстой кишки и некротическим панкреатитом с периспленочным абсцессом.Абсцесс развился через 21 день после появления симптомов. Пациенту проведено комплексное хирургическое и эндоскопическое лечение с применением E-VAC терапии. Эндогубку дважды меняли и удаляли через 6 дней лечения [45].
Д’Ондт и др. . сообщили о случае 76-летней женщины после передней резекции прямой кишки по поводу аденокарциномы. Через восемь лет пациенту была сделана полная проктэктомия по поводу хронического проктита с выделением анальной слизи и кровопотерей.На компьютерной томографии обнаружена большая (около 11 см) пресакральная полость. Биопсия с гистологическим исследованием не показала рецидив опухолевого процесса. Эндо-ГУБКА была установлена в пресакральную полость, и пена менялась каждые 4 дня (сначала под седацией, а затем продолжалась амбулаторно). E-VAC продолжали в течение 20 дней, когда пресакральная полость была меньше размера пены. Пятимесячное наблюдение осложнений не выявило [46].
Первый отчет о полезности терапии E-VAC при лечении инфицированной псевдокисты поджелудочной железы (IPC) был опубликован Wallstabe et al .Женщине 28 лет с синдромом тяжелого воспалительного ответа (ССВР) из-за МПК выполнена трансжелудочная пункция и дренирование эндопротеза (эндопротезом двойной косичкой). Через 7 дней ССВО разрешилось, но псевдокиста все еще не закрылась полностью. Введена терапия E-VAC при отрицательном давлении 120 мм рт. Терапия E-VAC была завершена на 7-й день. Контрольное наблюдение через восемь недель не выявило каких-либо осложнений [47].
Wallstabe et al . сообщили об использовании E-VAC для пациента, у которого развился сепсис из-за инфицированной псевдокисты поджелудочной железы (IPC) и хронического панкреатита.Авторы удалили некроз кисты с помощью эндоскопической терапии и после этого начали E-VAC с постоянным отрицательным давлением 120 мм рт. Авторы использовали дренажную пленку Suprasorb (Lohmann & Rauscher, Вена, Австрия), обернутую вокруг Endo-SPONGE. Они утверждали, что извлечение обернутой ЭНДО-ГУБКИ было легче по сравнению с чистой губкой. Также трансжелудочный доступ был более гладким и менее кровавым. Псевдокиста закрылась через 7 дней лечения [48].
В 2013 г. Сейфрид и др. .описали успешное лечение желудочной недостаточности после желудочного обходного анастомоза по Ру (RYGB). Авторы дважды ранее безуспешно использовали покрытые металлические стенты для герметизации утечки (24 мм × 10 см; бета-стент 26/34 мм × 12 см; оба Taewoong Medical). В обоих случаях стенты сместились дистально. Внутриполостный E-VAC был установлен в полость раны с постоянным отрицательным давлением 125 мм рт. Эндогубку меняли каждые 3 дня. Полное закрытие утечки было достигнуто через 1 неделю терапии E-VAC [49].
Шорш и др. . сообщил о 65-летнем пациенте после процедуры Kausch-Whipple с желудочно-панкреатическим анастомозом. В послеоперационном периоде эндоскопия показала полукружное расхождение панкреатогастрального анастомоза. Внутрипросветный E-VAC был помещен поверх анастомоза с постоянным отрицательным давлением 125 мм рт. На 8-й день не было эндоскопических признаков несостоятельности анастомоза, и терапия E-VAC завершилась с удовлетворительным результатом [50].
Фишер и др. .опубликовали случай 73-летнего пациента с резекцией головки поджелудочной железы с сохранением привратника из-за внутрипротоковой папиллярной муцинозной карциномы ветвистого протока. На 14 день после процедуры компьютерная томография подтвердила подтекание панкреатогастростомы. Эндо-ГУБКА вводилась через желудочный зонд в полость абсцесса, и проводилась терапия E-VAC с отрицательным давлением 30 мм рт. Эндогубку меняли дважды. На 8 день после начала терапии E-VAC наблюдалась полностью чистая полость, и лечение было прекращено.В то же время в полость вводили резиновый дренаж, который медленно втягивали обратно в течение 17 дней. Несостоятельность анастомоза и полость абсцесса полностью зажили через 26 дней терапии [51].
Упрямый жир против липосакции всего тела — до и после
Липосакция — это эффективная процедура для удаления упрямого жира с локализованных частей тела. С помощью полой трубки жир извлекается за счет эффекта всасывания. Это помогает людям получить тонус и форму тела.Этот жир нелегко удалить с помощью упражнений и диеты. Таким образом, липосакция является передовым достижением в борьбе с лишним весом и благодаря этому стала значительно популярной. Это стало более распространенным наряду с пластической хирургией после внедрения современных технологий, потому что это сделало всю процедуру более безопасной для людей. Фотографии до и после липосакции всего тела легко доступны в любом центре по запросу «Липосакция рядом со мной».
Сколько стоит липосакция?Цена липосакции варьируется в зависимости от того, сколько жира необходимо для безопасного удаления, независимо от того, хочет ли человек полностью липосакцию всего тела или нет.Продолжайте читать, чтобы узнать, чем отличаются друг от друга цены на лечение липохирургии.
Стоимость липосакции ног и стоимость липосакции для коррекции фигуры с помощью липовакуума:Средняя стоимость липосакции бедер, внешней стороны бедра и ягодиц может составлять сумму хирургических сборов за бедра, которые составляют 3400 долларов США, за внешние бедра — 3000 долларов США и ягодицы — 2000 долларов США, с нехирургическим сбором в размере 1600 долларов США. Долларов США, что в сумме составляет 9 200 долларов США.Когда мы рассматриваем липосакцию всего тела до и после фотографий, ее стоимость включает в себя стоимость рук, ног, живота, шеи и т. Д. Вместе взятых.
Стоимость безопасной липосакцииЛипосакция — это хирургическая процедура, поэтому стоимость липосакции выше, чем у Coolsculpting. Средняя стоимость безопасного липо, зафиксированная в 2018 году, составила 3500 долларов США.
Типы липосакции, доступные при поиске «лучших докторов по липосакции рядом со мной».Доступно несколько видов липосакций, и что отличает их от других, так это разная стоимость липосакции.
Lipo для удаления жира на животе и нового жира на животеЛипосакция живота и подтяжка живота сосредоточены на животе, чтобы сделать живот более плоским. Жир в этой области уже трудно уменьшить с помощью упражнений и диеты. Стоимость липосакции живота варьируется.
Cool Lipo и липо на водной основе Побочные эффектыЭтот процесс позволяет разжижать жиры для более легкого их извлечения. Это лазерная технология, которая идеально подходит для зон вокруг лица.Однако это может привести к неровностям контура, онемению и инфекциям в различных частях тела. Еще могут быть шрамы от липосакции.
Малая липосакция и жир на спине smartlipoИспользование современных и менее инвазивных технологий приводит к высокой стоимости процедуры по сравнению с другими липосакциями. Однако он также эффективен в сравнении.
Часто задаваемые вопросы Что такое липосакция и насколько она безопасна?Пластические хирурги и косметические хирурги временами отдают предпочтение этому.Это контурная процедура или процедура, при которой жир высасывается из локализованной области тела. Это эффективная мера для избавления от упрямого жира в таких областях, как живот (липосакция живота), ноги, руки (стоимость липосакции рук также варьируется), шея и т. Д.
Синяки, отеки, онемение в пораженных участках и т. Д. Не являются необычными признаками после липосакции. Благодаря технологическому прогрессу операция липосакции стала более безопасной, чем раньше.
Стоит ли липосакция?Эта хирургическая процедура помогает нам избавиться от нежелательного жира в определенных частях нашего тела.Это быстрый и эффективный способ стать стройнее и подтянуться. Так что для тех, кто борется с упорным жиром, процедура липосакции того стоит. (Время восстановления после липосакции может быть дольше, чем у большинства других.) При ведении здорового образа жизни вероятность набора веса снижается.
Что обычно включает в себя операцию липосакции?Липосакция — хороший способ избавиться от упрямого жира в организме. Он высасывает жиры в косметической хирургии и обычно включает в себя проверку хирурга, подходите ли вы для этого.Вы также должны помнить о стоимости процедуры и о том, стоит ли она ваших затрат.
Как работает липосакция?Липосакция — это процедура, при которой нежелательный жир с тела удаляется с помощью тонкой полой трубки. Эта трубка называется канюлей. Он высасывает жиры, делая ваше тело заметно тонизированным и приобретающим форму после восстановления.
Сколько стоит липосакция и подтяжка живота?Средние цены на подтяжку живота включают липосакцию и обычно считаются дорогими и составляют от 11 000 до 12 000 долларов США.Однако, по данным Американского общества пластических хирургов, стоимость подтяжки живота составляет в среднем 5 500 долларов США.
Как проводится липосакция?Липосакция выполняется с помощью тонкой полой иглы, называемой канюлей. Он высасывает из организма излишки упрямого жира, которые вы обычно не можете уменьшить с помощью упражнений или диеты. Липосакция придает вашему телу должный тонус и форму.
Какой участок вашего тела больше всего нуждается в липосакции?Липосакция обычно проводится на животе, ногах, шее, руках, бедрах, ягодицах и т. Д., но знание того, какая область вашего тела больше всего нуждается в липосакции, варьируется от человека к человеку. Это зависит от того, где у них самый стойкий жир, который необходимо удалить.
Какие вопросы мне следует задать перед липосакцией?Вам следует задать вопросы, например, сколько времени займет восстановление, сколько будет стоить процедура, сколько времени займет процедура, как подготовиться к операции, как вы себя чувствуете во время операции и т. Д.
Каковы преимущества липосакции?Липосакция помогает удалить с тела стойкий жир.Он придает вашему телу тонус и форму, в то же время избавляя его от жира, который невозможно уменьшить с помощью диеты и физических упражнений. Это быстрый и эффективный процесс, который в конечном итоге подтолкнет вас к более здоровому образу жизни, чтобы поддерживать форму вашего тела.
Сколько жира можно удалить при липосакции?Согласно новостям CBS, хирурги следуют рекомендациям, согласно которым максимальный предел извлечения жира составляет 11 фунтов жира для всех пациентов. Для нас не имеет значения, какой у них вес или какой у них уровень жировой прослойки.Недавнее исследование предполагает, что индекс массы тела можно использовать для определения безопасного извлечения жира.
Уменьшение груди и липосакция животаЭта процедура также эффективна при уменьшении груди, подтяжке груди и потере жира, который накапливается вокруг живота. Однако это не совсем для абсолютного похудания или увеличения груди. После завершения процедуры послеоперационное восстановление занимает от четырех до шести месяцев, в течение которых также возникают отеки и синяки.Им также необходимо носить компрессионную одежду для улучшения результатов в области живота. Для получения дополнительной информации закажите консультацию в Premiere Surgical Arts.
Резюме:Липосакция — эффективная процедура в River Oaks. Он удаляет из тела нежелательный упрямый жир и в итоге приводит к более подтянутому и красивому телу. Еще одним преимуществом этого метода является то, что он ведет к более здоровому образу жизни, который человек должен поддерживать после процедуры. После липосакции всего тела различия в процессе до и после процедуры становятся более очевидными, поскольку упрямый жир невозможно удалить другими способами с помощью упражнений и диеты.Вы всегда можете поискать липосакцию рядом со мной, чтобы найти опытных хирургов, предлагающих эту процедуру по выгодной цене. Стоимость самой процедуры варьируется в зависимости от целевой зоны тела. Стоимость липосакции всего тела будет отличаться от стоимости одной или двух локализованных частей тела. Средняя стоимость липосакции на ногах составляет около 9200 долларов США. Следовательно, липосакция всего тела будет стоить дороже. Прежде чем окончательно выбрать врача, которого вы выбрали для себя, следует знать расходы и задать ему правильные вопросы, которые успокоили бы вас.Липосакция — относительно безопасный процесс удаления жира с тела, и это связано с внедрением новых технологий. После процедуры липосакции есть несколько побочных эффектов, таких как болезненность, отек или синяк, но после нее ничего ненормального. Другие методы для этого более эффективны с точки зрения времени и эффективности конечных результатов.
Полная рана брюшной полости и несостоятельность анастомоза с закрытием диффузного перитонита, достигнутая с помощью вакуумного дренажа брюшной полости у тяжелобольного пациента: клинический случай | BMC Surgery
Кожно-кишечные свищи являются редкими хирургическими проблемами, но они создают проблемы для их успешного лечения и лечения из-за основных серьезных патологических состояний, таких как тяжелое недоедание, электролитный дисбаланс и сепсис, с уровнем смертности от 6 до 33% [ 7, 8].Кожно-кишечные свищи можно разделить на простые и сложные. Простые свищи короткие с прямым трактом и не связаны с абсцессом или поражением других органов. Сложные свищи подразделяются на два типа: свищи типа 1, которые связаны с абсцессом или поражением нескольких органов, и свищи типа 2, которые открываются в основание поврежденной раны, часто называемые энтероатмосферными свищами [9]. Энтероатмосферная фистула определяется как «обнаженный свищ, возникающий посреди открытого живота без мягких тканей, покрывающих его» [9].Сложные свищи имеют более низкую скорость спонтанного закрытия с более высокой заболеваемостью и смертностью [10].
NPWT — полезный метод закрытия ран вторым натяжением [1, 2]. В прошлом NPWT был противопоказан при лечении пациентов с желудочно-кишечным свищом, потому что он, по-видимому, вызывал задержку закрытия раны и даже повреждение внутренних органов [11]. Недавно было опубликовано несколько отчетов об эффективности NPWT при лечении различных типов свищей [3,4,5,6].Что касается ведения пациентов с энтероатмосферной фистулой, несколько отчетов продемонстрировали эффективность NPWT [6]. Однако не было сообщений о терапии NPWT при расхождении раны с диффузным перитонитом из-за утечки кишечного анастомоза или перфорации желудочно-кишечного тракта. Насколько нам известно, в нашем отчете представлен первый успешный случай лечения АВС открытой раны брюшной полости с диффузным перитонитом, связанным с утечкой кишечного анастомоза.
У пациентов с энтероатмосферной фистулой данные свидетельствуют о том, что обширный уход за раной, такой как NPWT, эффективен и что нутритивная поддержка может минимизировать задержку выздоровления и улучшить результаты для пациентов [12].Изоляция содержимого желудочно-кишечного тракта является одним из наиболее важных факторов предотвращения распространения инфекций и ускорения заживления ран. Было продемонстрировано, что NPWT при низком кишечном давлении эффективен для лечения свищей [6, 7, 13]. У нашего пациента полное парентеральное питание использовалось для снижения энтерального давления, а также секреции кишечной жидкости и уменьшения загрязнения раны и брюшной полости кишечными жидкостями.
Хирургическое лечение обычно считается лучшим методом контроля диффузного перитонита с перфорацией желудочно-кишечного тракта или несостоятельностью анастомоза.Однако для пациентов с крайне плохим общим состоянием дренаж остается единственным вариантом лечения. NPWT для брюшной полости был эффективен в стимулировании образования грануляционной ткани, покрывающей как стенку желудочно-кишечного тракта, так и ложе раны, и способствовал заживлению ран у нашего пациента. В нашей процедуре AVS дренажные трубки с несколькими боковыми отверстиями на расстоянии до 30 см от кончика были помещены в брюшную полость через открытый живот для слива желудочно-кишечных жидкостей, и, кроме того, рана была покрыта марлей, смоченной физиологическим раствором, и обернут полиуретановой салфеткой.Это были методы, использованные в нашем лечении AVS, которые позволяли эффективно дренировать брюшину, а также защищали открытую рану от заражения кишечным содержимым. Кроме того, марлевые повязки следует менять часто, каждые 2–3 дня, даже без макроскопических загрязнений [14].

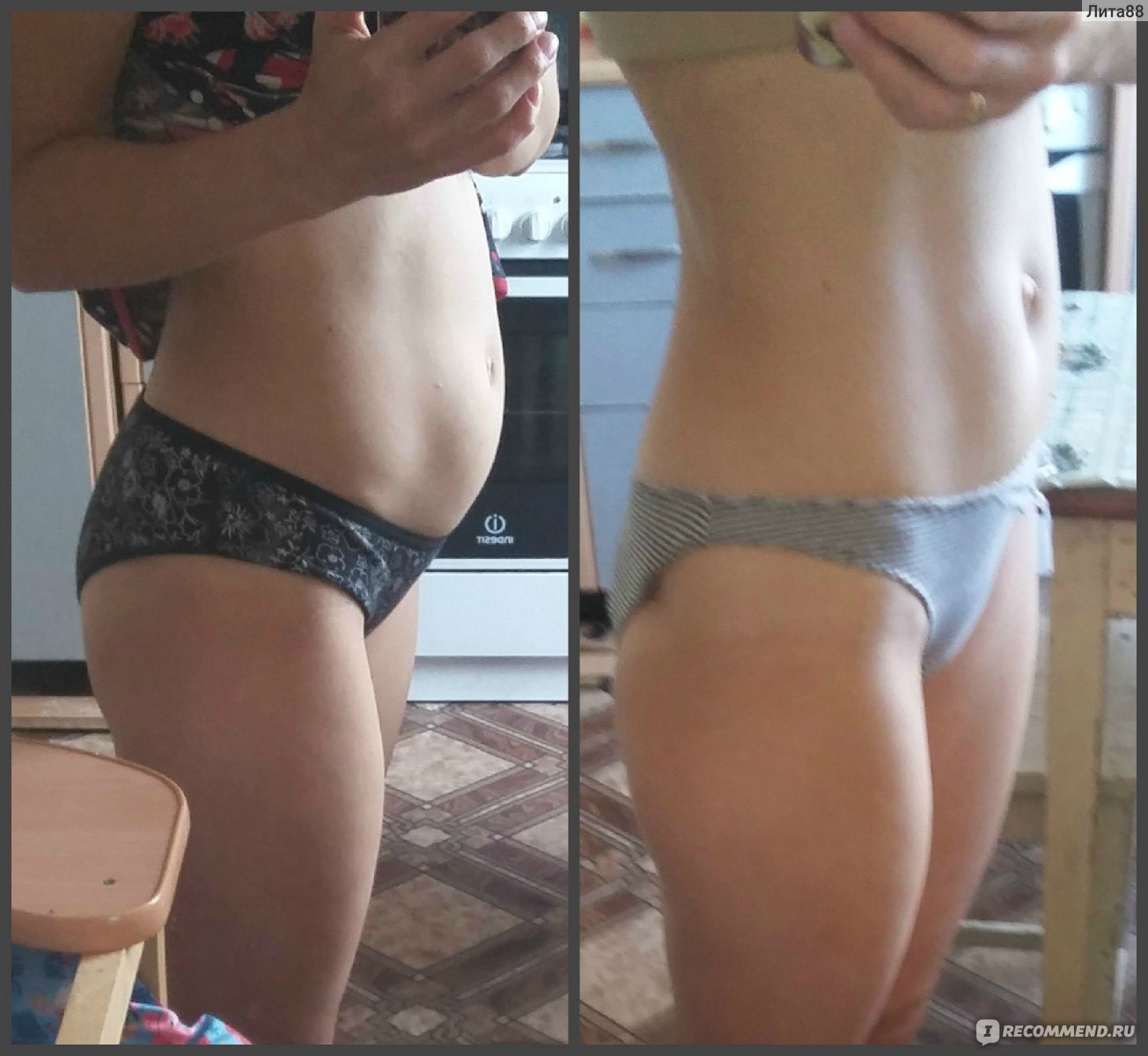
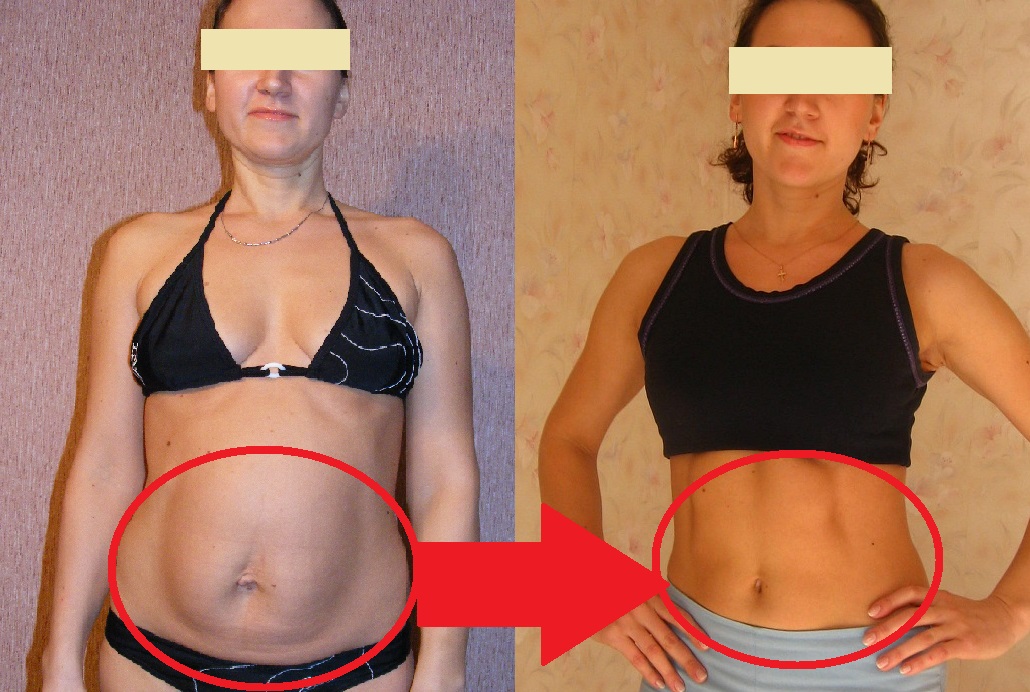

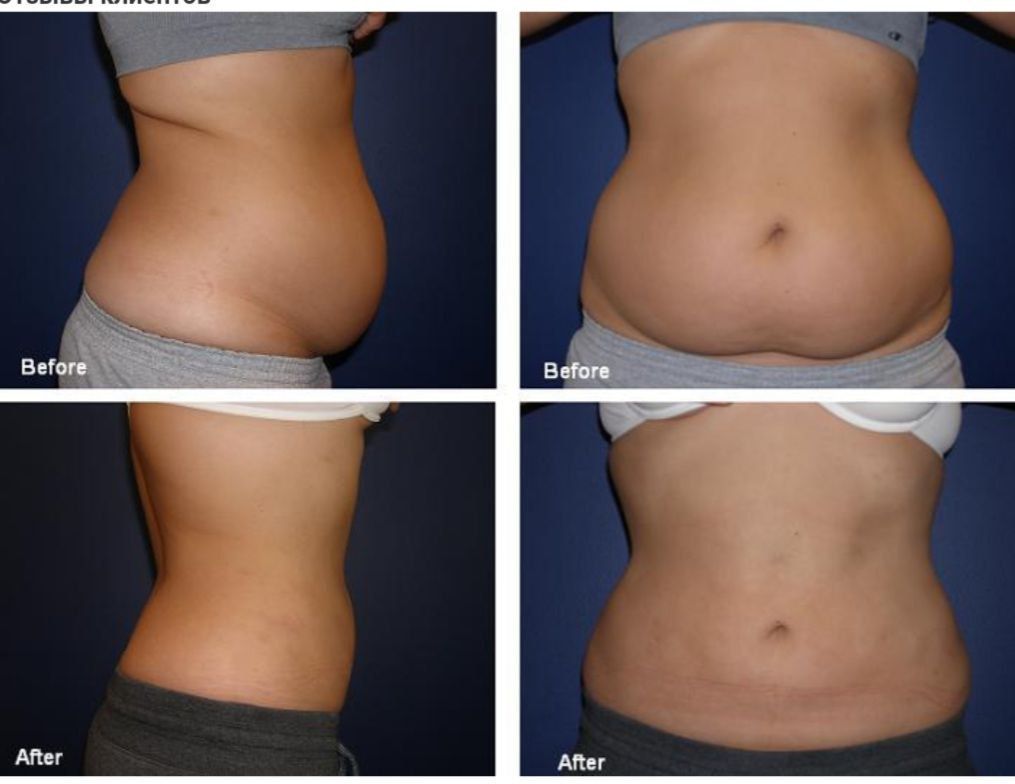
 Они обладают высокой прочностью, что позволяет лучше держать вакуум. Вакуум создается при помощи поднесения горящей ваты, которую предварительно окунают в спирт. В специальных магазинах, вы сможете приобрести комплект стеклянных банок, в составе которых есть специальные трубочки и насос, с помощью которых откачивают воздух.
Они обладают высокой прочностью, что позволяет лучше держать вакуум. Вакуум создается при помощи поднесения горящей ваты, которую предварительно окунают в спирт. В специальных магазинах, вы сможете приобрести комплект стеклянных банок, в составе которых есть специальные трубочки и насос, с помощью которых откачивают воздух. Если такое все-таки случилось, то не стоит сильно переживать. Все это лишь временное явление. Пройдет несколько дней и все синяки и покраснения сойдут, не оставив никакого следа.
Если такое все-таки случилось, то не стоит сильно переживать. Все это лишь временное явление. Пройдет несколько дней и все синяки и покраснения сойдут, не оставив никакого следа.